| 제품명 |
|
|||
|---|---|---|---|---|
| 성분 / 함량 | 동일성분 의약품 | |||
| 첨가제 | ||||
| 도핑금지 약물정보 |
|
|||
| 전문 / 일반 |
|
단일 / 복합 | ||
| 제조 / 수입사 | ||||
| 제형 | 투여경로 | |||
| 성상 | ||||
| 허가일 |
|
|||
| 의약품심사결과 | [변경] 블린사이토주 35마이크로그램(블리나투모맙, 유전자재조합) (정보공개)_허가보고서_블린사이토주 35마이크로그램(블리나투모맙 유전자재조합)_전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 추가_(25.2.14.)202503.pdf | |||
| 재심사 | ||||
| 대조 / 생동 | ||||
| 급여평가결과 | 급여(B), 2016년 제08차 블린사토이주35마이크로그램(암젠코리아유한회사).pdf | |||
| 급여정보 |
052300031 - 1934540원/1병 급여(2023-05-01) - 1970000원/1병 급여(2021-01-01) - 2223503원/1병 급여(2020-08-01) - 2223503원/1병 급여(2020-06-01) - 2346000원/1병 급여(2020-04-01) - 2442800원/1병 급여(2018-07-01)
|
|||
| 급여인정기준 |
· [일반원칙] 국민건강보험 요양급여의 기준에 관한 규칙 제5조제4항에 의하여 중증환자 중 암환자에게 처방·투여하는 약제로서 건강보험심사평가원장이 정하여 공고하는 약제의 범위 및 비용부담 , 2019.11.01
|
|||
| ATC 코드 | ||||
| KPIC 약효분류 |
|
|||
| KPIC 학술 |
팜리뷰
[Special Issue] 암 환자의 퇴원 후 관리, 약학정보원(최은경), 2022-12-30
팜리뷰
항암치료와 구내염, 약학정보원(최선), 2017-06-12
팜리뷰
완화치료(palliative care), 약학정보원(남궁형욱), 2017-05-15
팜리뷰
항암화학요법 시 부작용 경감을 위한 한방의 병용(I) - 소화기계 부작용, 약학정보원(송보완), 2017-02-20
|
|||
| 대한약사저널 |
이슈트랜드
암 위험인자로서의 비만, 약학정보원 학술정보센터, 2020-08-10
|
|||
| 제품설명서 | 보 기 ( 2017-10-10 게시 ) | |||
| 의약품안전성 정보(DUR) |
||||
| 포장단위 (식약처 기준) |
|
|||
| 저장방법 | ||||
사용자GNB바
컨텐츠
의약품 상세정보
허가정보 ∙ 복약정보
효능 · 효과
1. 미세잔존질환 (MRD) 양성인 전구 B세포 급성 림프모구성 백혈병 (ALL)
2. 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL)
성인 및 소아에서 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL)의 치료.
3. 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법
성인 및 소아에서 필라델피아 염색체 음성인 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 치료.
용법 · 용량
1. 용량
가. 치료 과정은 이 약을 유도 요법으로 1회 주기를 투여한 후 공고 요법으로 최대 추가적인 3회 주기를 투여하는 것으로 이루어져 있다.
나. 유도 또는 공고 요법에서 이 약의 단회 주기는 28일간의 연속적인 정맥투여와 이후의 14일간의 휴약 기간으로 이루어져있다 (총 42일).
다. 표 1은 환자의 체중 및 투여 스케쥴에 따른 권장 용량이다. 체중 45 kg 이상 환자의 경우 고정된 용량을 투여하고, 체중 45 kg 미만의 환자는 환자의 체표면적(BSA)을 고려하여 용량을 설정한다.
표 1. MRD 양성인 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료를 위한 이 약의 권장용량 및 투여스케쥴
|
주기 |
환자 체중 45 kg 이상 (고정 용량) |
환자 체중 45 kg 미만 (체표면적에 근거한 용량) |
|
유도 요법 1 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
공고 요법 2 -4 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
마. 중추신경계 급성 림프모구성 백혈병 (ALL) 재발을 예방하기 위해 이 약 투여 전 및 투여 중 경막 내 화학요법 예방이 권장된다.
바. 프레드니손 또는 이와 동등한 약 전처치 ‑ MRD 양성 전구 B세포 급성 림프모구성 백혈병 (ALL):
⚫ 성인 환자의 경우, 이 약 각 주기 첫 투여 1시간 전에 프레드니손 100 mg 또는 이와 동등한 약(예. 덱사메타손 16 mg)을 정맥투여 전처치한다.
⚫ 소아 환자의 경우, 이 약 첫 주기 첫 투여 전, 첫 주기에서 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 5 mg/m2 (최대 20 mg)을 정맥투여 또는 경구로 전처치한다.
1.2 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료
가. 치료 과정은 이 약을 유도 요법으로 최대 2회 주기를 투여한 후 공고 요법으로 추가적인 3회 주기를 투여하고, 이후 지속 요법으로 최대 4주기를 추가로 투여하는 것으로 이루어져있다.
나. 유도 또는 공고 요법에서 이 약 투여의 단회 주기는 28일간의 연속적인 정맥 투여와 이후의 14일간의 휴약 기간으로 이루어져있다 (총 42일).
다. 지속 요법에서 이 약 투여의 단회 주기는 28일간의 연속적인 정맥 투여와 이후의 56일간의 휴약 기간으로 이루어져있다 (총 84일).
라. 표 2는 환자의 체중 및 투여 스케쥴에 따른 권장 용량이다. 체중 45 kg 이상 환자의 경우 고정된 용량을 투여하고, 체중 45 kg 미만의 환자는 환자의 체표면적 (BSA) 을 고려하여 용량을 설정한다.
표 2. 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료를 위한 이 약의 권장용량 및 투여스케쥴
|
주기 |
환자 체중 45 kg 이상 (고정 용량) |
환자 체중 45 kg 미만 (체표면적에 근거한 용량) |
|
유도 요법 1 주기 |
|
|
|
1 -7일 |
9 µg/일 |
5 µg/m2/day (9 µg/일 용량을 초과하지 않는다) |
|
8 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
유도 요법 2 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
공고 요법 3 -5 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
지속 요법 6-9 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -84일 |
56일 휴약기 |
56일 휴약기 |
바. 중추신경계 급성 림프모구성 백혈병 (ALL) 재발을 예방하기 위해 이 약 투여 전 및 투여 중 경막 내 화학요법 예방이 권장된다.
사. 덱사메타손 전처치:
⚫ 성인 환자의 경우, 이 약 각 주기 첫 투여 1시간 전, 증량 투여 이전 (예. 주기 1의 8일차), 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 20 mg을 정맥투여 또는 경구로 전처치한다.
⚫ 소아 환자의 경우, 이 약 첫 주기 첫 투여 전, 증량 투여 이전 (예. 주기 1의 8일차), 첫 주기에서 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 5 mg/m2 (최대 20 mg)을 정맥투여 또는 경구로 전처치한다.
1.3 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 치료
가. 공고 요법에서 이 약의 단회 주기는 28일간의 연속 투여와 이후의 14일간의 휴약 기간으로 이루어져 있다 (총 42일). 환자는 이 약을 공고 요법으로 최대 4주기까지 투여 받을 수 있다.
나. 체중 45 kg 이상 환자의 경우 고정된 용량을 투여하고, 체중 45 kg 미만의 환자는 환자의 체표면적 (BSA)을 고려하여 용량을 설정한다 (표 3 참조).
표 3. 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 치료를 위한 이 약의 권장용량 및 투여스케쥴
|
이 약 공고 요법 주기 |
환자 체중 45 kg 이상 (고정 용량) |
환자 체중 45 kg 미만 (체표면적에 근거한 용량) |
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
라. 중추신경계 급성 림프모구성 백혈병 (ALL) 재발을 예방하기 위해 이 약 투여 전 및 투여 중 경막 내 화학요법 예방이 권장된다.
마. 덱사메타손 전처치:
⚫ 성인 환자의 경우, 이 약 각 주기 첫 투여 전 1시간 이내에 덱사메타손 20 mg을 정맥투여 전처치한다.
⚫ 소아 환자의 경우, 이 약 첫 주기 첫 투여 전 및 첫 주기에서 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 5 mg/m2 (최대 20 mg)을 정맥투여 또는 경구로 전처치한다.
2. 이상반응 시 용량 조정
이상반응 발생 이후로 중단한 기간이 7일보다 길지 않다면 해당 주기에서 중단 이전과 이후의 기간을 포함하여 총 28일이 되도록 동일 주기를 지속한다. 이상반응으로 인해 중단한 기간이 7일 이상이라면 새로운 주기를 시작한다.
표 4. 이상반응 발생 시 용량 조정
|
이상반응 |
등급* |
환자 체중 45 kg 이상 |
환자 체중 45 kg 미만 | |
|
사이토카인 방출 증후군 (CRS) |
3 등급 |
● 이 약 투여를 중단한다. ● 덱사메타손 8 mg을 8시간마다 최대 3일까지 정맥 또는 경구 투여하고 4일 이후부터 감량하여 중단한다. ● 사이토카인 방출 증후군 (CRS)이 소실되면 이 약을 9 µg/일 용량으로 재개하고, 이상반응이 재발하지 않는다면 7일 후에 28 µg/일 용량까지 증량한다. |
● 이 약 투여를 중단한다. ● 덱사메타손 5 mg/m2(최대 8 mg)을 매 8시간마다 최대 3일까지 정맥 또는 경구 투여하고 4일 이후부터 감량하여 중단한다. ● 사이토카인 방출 증후군 (CRS)이 소실되면 이 약을 5 µg/m2/일 용량으로 재개하고, 이상반응이 재발하지 않는다면 7일 후에 15 µg/m2/일 용량까지 증량한다. | |
|
4 등급 |
이 약 투여를 영구적으로 중단한다. 3등급 사이토카인 방출 증후군에 제시된 것과 같이 덱사메타손을 투여한다. | |||
|
신경학적 독성 |
발작 |
발작이 1회를 초과하여 발생한다면 이 약 투여를 영구적으로 중단한다. | ||
|
2 등급 면역 효과 세포 관련 신경독성 증후군 (ICANS) |
면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실될 때까지 이 약 투여를 중단한다. 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. 면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실되면 이 약을 9 µg/일 용량으로 재개한다. 이상반응이 재발하지 않는다면 7일 후에 28 µg/일 용량까지 증량한다. |
면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실될 때까지 이 약 투여를 중단한다. 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. 면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실되면 이 약을 5 µg/m2/일 용량으로 재개한다. 이상반응이 재발하지 않는다면 7일 후에 15 µg /m2/일 용량까지 증량한다. | ||
|
3 등급 면역 효과 세포 관련 신경독성 증후군 (ICANS)을 포함한 신경학적 사례 |
1 등급(경증) 이하로 최소 3일간 유지할 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 9 µg/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 28 g/일 용량까지 증량한다. 9 µg/일 용량에서 이상반응이 발생하거나 이상반응이 7일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. |
1 등급(경증) 이하로 최소 3일간 유지할 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 5 µg/m2/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 15 µg/m2/일 용량까지 증량한다. 5 µg/m2/일 용량에서 이상반응이 발생하거나 이상반응이 7일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. | ||
|
|
면역 효과 세포 관련 신경독성 증후군 (ICANS)의 경우, 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. | |||
|
4 등급 면역 효과 세포 관련 신경독성 증후군 (ICANS)을 포함한 신경학적 사례 |
이 약 투여를 영구적으로 중단한다.
면역 효과 세포 관련 신경독성 증후군 (ICANS)의 경우, 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. | |||
|
기타 임상적으로 유의한 이상사례 |
3 등급 |
1 등급(경증) 이하로 될 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 9 µg/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 28 µg/일 용량까지 증량한다. 이상반응이 14일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. |
1 등급(경증) 이하로 될 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 5 µg/m2/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 15 µg/m2/일 용량까지 증량한다. 이상반응이 14일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. | |
|
4 등급 |
이 약 투여를 영구적으로 중단할 것을 고려한다. | |||
사용상의 주의사항
제조 · 수입사
 복사
복사
- 회사명
- 회사 영문명
- english name
- 전화번호
- 홈페이지
- http://www.naver.com
법적 고지
(재)약학정보원은 정확하고 독립적인 의약품 정보를 제공하기 위해 노력합니다.
본 사이트의 정보는 식품의약품안전처 허가사항과 학술 자료를 기반으로 하나, 의학적 진단·처방을 대체할 수 없으며, 사용 전 반드시 의사, 약사 등 전문가와 상담하시기 바랍니다.
또한 편집 과정에서의 오류·누락, 허가사항 변경, 최신 연구 결과 반영 지연 등이 있을 수 있으며, 이로 인하여 발생하는 문제에 대해 (재)약학정보원은 법적 책임을 지지 않습니다.
본 사이트의 모든 콘텐츠에 대한 저작권은 (재)약학정보원에 있으며, 무단 복제·배포·전송·변형·게시행위를 금합니다.
성인 및 소아에서 미세잔존질환(minimal residual disease, MRD)이 0.1% 이상인 첫번째 또는 두번째 관해상태의 전구 B세포 급성 림프모구성 백혈병 (ALL)의 치료.
2. 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL)
성인 및 소아에서 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL)의 치료.
3. 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법
성인 및 소아에서 필라델피아 염색체 음성인 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 치료.
1.1 미세잔존질환(MRD) 양성인 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료
가. 치료 과정은 이 약을 유도 요법으로 1회 주기를 투여한 후 공고 요법으로 최대 추가적인 3회 주기를 투여하는 것으로 이루어져 있다.
나. 유도 또는 공고 요법에서 이 약의 단회 주기는 28일간의 연속적인 정맥투여와 이후의 14일간의 휴약 기간으로 이루어져있다 (총 42일).
다. 표 1은 환자의 체중 및 투여 스케쥴에 따른 권장 용량이다. 체중 45 kg 이상 환자의 경우 고정된 용량을 투여하고, 체중 45 kg 미만의 환자는 환자의 체표면적(BSA)을 고려하여 용량을 설정한다.
표 1. MRD 양성인 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료를 위한 이 약의 권장용량 및 투여스케쥴
|
주기 |
환자 체중 45 kg 이상 (고정 용량) |
환자 체중 45 kg 미만 (체표면적에 근거한 용량) |
|
유도 요법 1 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
공고 요법 2 -4 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
마. 중추신경계 급성 림프모구성 백혈병 (ALL) 재발을 예방하기 위해 이 약 투여 전 및 투여 중 경막 내 화학요법 예방이 권장된다.
바. 프레드니손 또는 이와 동등한 약 전처치 ‑ MRD 양성 전구 B세포 급성 림프모구성 백혈병 (ALL):
⚫ 성인 환자의 경우, 이 약 각 주기 첫 투여 1시간 전에 프레드니손 100 mg 또는 이와 동등한 약(예. 덱사메타손 16 mg)을 정맥투여 전처치한다.
⚫ 소아 환자의 경우, 이 약 첫 주기 첫 투여 전, 첫 주기에서 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 5 mg/m<SUP>2</SUP> (최대 20 mg)을 정맥투여 또는 경구로 전처치한다.
1.2 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료
가. 치료 과정은 이 약을 유도 요법으로 최대 2회 주기를 투여한 후 공고 요법으로 추가적인 3회 주기를 투여하고, 이후 지속 요법으로 최대 4주기를 추가로 투여하는 것으로 이루어져있다.
나. 유도 또는 공고 요법에서 이 약 투여의 단회 주기는 28일간의 연속적인 정맥 투여와 이후의 14일간의 휴약 기간으로 이루어져있다 (총 42일).
다. 지속 요법에서 이 약 투여의 단회 주기는 28일간의 연속적인 정맥 투여와 이후의 56일간의 휴약 기간으로 이루어져있다 (총 84일).
라. 표 2는 환자의 체중 및 투여 스케쥴에 따른 권장 용량이다. 체중 45 kg 이상 환자의 경우 고정된 용량을 투여하고, 체중 45 kg 미만의 환자는 환자의 체표면적 (BSA) 을 고려하여 용량을 설정한다.
표 2. 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 (ALL) 치료를 위한 이 약의 권장용량 및 투여스케쥴
|
주기 |
환자 체중 45 kg 이상 (고정 용량) |
환자 체중 45 kg 미만 (체표면적에 근거한 용량) |
|
유도 요법 1 주기 |
|
|
|
1 -7일 |
9 µg/일 |
5 µg/m2/day (9 µg/일 용량을 초과하지 않는다) |
|
8 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
유도 요법 2 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
공고 요법 3 -5 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
|
지속 요법 6-9 주기 |
|
|
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -84일 |
56일 휴약기 |
56일 휴약기 |
바. 중추신경계 급성 림프모구성 백혈병 (ALL) 재발을 예방하기 위해 이 약 투여 전 및 투여 중 경막 내 화학요법 예방이 권장된다.
사. 덱사메타손 전처치:
⚫ 성인 환자의 경우, 이 약 각 주기 첫 투여 1시간 전, 증량 투여 이전 (예. 주기 1의 8일차), 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 20 mg을 정맥투여 또는 경구로 전처치한다.
⚫ 소아 환자의 경우, 이 약 첫 주기 첫 투여 전, 증량 투여 이전 (예. 주기 1의 8일차), 첫 주기에서 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 5 mg/m<SUP>2</SUP> (최대 20 mg)을 정맥투여 또는 경구로 전처치한다.
1.3 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 치료
가. 공고 요법에서 이 약의 단회 주기는 28일간의 연속 투여와 이후의 14일간의 휴약 기간으로 이루어져 있다 (총 42일). 환자는 이 약을 공고 요법으로 최대 4주기까지 투여 받을 수 있다.
나. 체중 45 kg 이상 환자의 경우 고정된 용량을 투여하고, 체중 45 kg 미만의 환자는 환자의 체표면적 (BSA)을 고려하여 용량을 설정한다 (표 3 참조).
표 3. 전구 B세포 급성 림프모구성 백혈병 (ALL)의 공고 요법 치료를 위한 이 약의 권장용량 및 투여스케쥴
|
이 약 공고 요법 주기 |
환자 체중 45 kg 이상 (고정 용량) |
환자 체중 45 kg 미만 (체표면적에 근거한 용량) |
|
1 -28일 |
28 µg/일 |
15 µg/m2/day (28 µg/일 용량을 초과하지 않는다) |
|
29 -42일 |
14일 휴약기 |
14일 휴약기 |
라. 중추신경계 급성 림프모구성 백혈병 (ALL) 재발을 예방하기 위해 이 약 투여 전 및 투여 중 경막 내 화학요법 예방이 권장된다.
마. 덱사메타손 전처치:
⚫ 성인 환자의 경우, 이 약 각 주기 첫 투여 전 1시간 이내에 덱사메타손 20 mg을 정맥투여 전처치한다.
⚫ 소아 환자의 경우, 이 약 첫 주기 첫 투여 전 및 첫 주기에서 4시간 이상 중단한 후 투여를 재개시할 때 덱사메타손 5 mg/m2 (최대 20 mg)을 정맥투여 또는 경구로 전처치한다.
2. 이상반응 시 용량 조정
이상반응 발생 이후로 중단한 기간이 7일보다 길지 않다면 해당 주기에서 중단 이전과 이후의 기간을 포함하여 총 28일이 되도록 동일 주기를 지속한다. 이상반응으로 인해 중단한 기간이 7일 이상이라면 새로운 주기를 시작한다.
표 4. 이상반응 발생 시 용량 조정
|
이상반응 |
등급* |
환자 체중 45 kg 이상 |
환자 체중 45 kg 미만 | |
|
사이토카인 방출 증후군 (CRS) |
3 등급 |
● 이 약 투여를 중단한다. ● 덱사메타손 8 mg을 8시간마다 최대 3일까지 정맥 또는 경구 투여하고 4일 이후부터 감량하여 중단한다. ● 사이토카인 방출 증후군 (CRS)이 소실되면 이 약을 9 µg/일 용량으로 재개하고, 이상반응이 재발하지 않는다면 7일 후에 28 µg/일 용량까지 증량한다. |
● 이 약 투여를 중단한다. ● 덱사메타손 5 mg/m2(최대 8 mg)을 매 8시간마다 최대 3일까지 정맥 또는 경구 투여하고 4일 이후부터 감량하여 중단한다. ● 사이토카인 방출 증후군 (CRS)이 소실되면 이 약을 5 µg/m2/일 용량으로 재개하고, 이상반응이 재발하지 않는다면 7일 후에 15 µg/m2/일 용량까지 증량한다. | |
|
4 등급 |
이 약 투여를 영구적으로 중단한다. 3등급 사이토카인 방출 증후군에 제시된 것과 같이 덱사메타손을 투여한다. | |||
|
신경학적 독성 |
발작 |
발작이 1회를 초과하여 발생한다면 이 약 투여를 영구적으로 중단한다. | ||
|
2 등급 면역 효과 세포 관련 신경독성 증후군 (ICANS) |
면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실될 때까지 이 약 투여를 중단한다. 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. 면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실되면 이 약을 9 µg/일 용량으로 재개한다. 이상반응이 재발하지 않는다면 7일 후에 28 µg/일 용량까지 증량한다. |
면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실될 때까지 이 약 투여를 중단한다. 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. 면역 효과 세포 관련 신경독성 증후군 (ICANS)이 소실되면 이 약을 5 µg/m2/일 용량으로 재개한다. 이상반응이 재발하지 않는다면 7일 후에 15 µg /m2/일 용량까지 증량한다. | ||
|
3 등급 면역 효과 세포 관련 신경독성 증후군 (ICANS)을 포함한 신경학적 사례 |
1 등급(경증) 이하로 최소 3일간 유지할 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 9 µg/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 28 g/일 용량까지 증량한다. 9 µg/일 용량에서 이상반응이 발생하거나 이상반응이 7일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. |
1 등급(경증) 이하로 최소 3일간 유지할 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 5 µg/m2/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 15 µg/m2/일 용량까지 증량한다. 5 µg/m2/일 용량에서 이상반응이 발생하거나 이상반응이 7일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. | ||
|
|
면역 효과 세포 관련 신경독성 증후군 (ICANS)의 경우, 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. | |||
|
4 등급 면역 효과 세포 관련 신경독성 증후군 (ICANS)을 포함한 신경학적 사례 |
이 약 투여를 영구적으로 중단한다.
면역 효과 세포 관련 신경독성 증후군 (ICANS)의 경우, 코르티코스테로이드를 투여하고 현행 진료 지침에 따라 관리한다. | |||
|
기타 임상적으로 유의한 이상사례 |
3 등급 |
1 등급(경증) 이하로 될 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 9 µg/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 28 µg/일 용량까지 증량한다. 이상반응이 14일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. |
1 등급(경증) 이하로 될 때까지 이 약 투여를 중단한다. 이 약 투여 재개 시에는 5 µg/m2/일 용량으로 주입한다. 이상반응이 재발하지 않는다면 7일 후에 15 µg/m2/일 용량까지 증량한다. 이상반응이 14일 이후에도 해결되지 않는다면 이 약 투여를 영구적으로 중단한다. | |
|
4 등급 |
이 약 투여를 영구적으로 중단할 것을 고려한다. | |||
가. 사이토카인 방출 증후군
이 약을 투여 받는 환자에게서 생명을 위협하거나 치명적일 수 있는 사이토카인 방출 증후군(Cytokine Release Syndrome, CRS)이 발생하였다. 사이토카인 방출 증후군이 발생한 시간의 중앙값은 점적주입 시작 후 2일이었고 이들 사례에서 사이토카인 방출 증후군이 소실된 시간의 중앙값은 5일이었다. 사이토카인 방출 증후군의 징후에는 발열, 두통, 구역, 무력증, 저혈압, ALT 증가, AST 증가, 총 빌리루빈 증가 및 파종성 혈관내 응고 등이 포함된다. 이 약 투여 후 발생한 사이토카인 방출 증후군의 징후는 주입 관련 반응(infusion reactions), 모세혈관 누출 증후군(capillary leak syndrome, CLS) 및 혈구탐식성 림프조직구증(hemophagocytic lymphohistiocytosis, HLH)/대식세포 활성화증후군(macrophage activation syndrome, MAS)과 겹칠 수 있다. 사이토카인 방출 증후군이 비전형적이거나 장기화되는 경우 또는 대식세포 활성화의 특징이 나타나는 경우 혈구탐식성 림프조직구증/대식세포 활성화증후군의 평가를 고려해야 한다. 이 약의 임상시험에서 이 용어들이 모두 사이토카인 방출 증후군을 정의하기 위해 사용되었고 사이토카인 방출 증후군은 재발 또는 불응성 ALL 환자의 15%, MRD 양성 ALL 환자의 7%, 공고 요법으로 이 약 주기를 투여받은 환자의 16%에서 보고되었다.
이러한 사건의 증상 및 증후와 관련하여 환자를 면밀히 관찰한다. 이 약을 투여 받는 환자에게 사이토카인 방출증후군과 연관된 증상 및 증후가 발생하면 보건의료전문가에게 알릴 수 있도록 조언하여야 한다. 중증의 사이토카인 방출 증후군 발생 시, 소실될 때까지 이 약의 투여를 중단한다. 생명을 위협하는 사이토카인 방출 증후군이 발생하면 이 약의 투여를 영구적으로 중단한다. 중증 또는 생명을 위협하는 사이토카인 방출 증후군에 코르티코스테로이드를 투여한다.
나. 면역 효과 세포 관련 신경독성 증후군을 포함한 신경학적 독성
이 약은 면역 효과 세포 관련 신경독성 증후군 (ICANS) 을 포함한 중대한 또는 생명을 위협하는 신경학적 독성을 유발할 수 있다.
임상시험에서 신경학적 독성의 발생률은 약 65%였다. 신경학적 독성을 경험한 환자에서 첫 사건 발생까지의 시간 중앙값은 이 약 투여를 시작한 지 2주 이내였다. 신경학적 독성의 가장 흔한 징후(≧ 10%)는 두통 및 떨림이었고, 신경 독성 양상은 환자의 연령군에 따라 달랐다. 이 약 투여 시작 후 3 등급 또는 그 이상의 신경학적 독성은 환자의 약 13%에서 발생했으며 뇌병증, 경련, 언어장애, 의식장애, 혼동 및 방향감 장애, 협동 및 평형 장애 등이 포함되었다. 신경학적 독성의 징후는 뇌신경장애를 포함하였다. 신경학적 독성의 대부분은 이 약 중단 이후에 해결되었으나, 일부는 치료 중단을 초래하였다.
임상시험에서 면역 효과 세포 관련 신경독성 증후군 (ICANS) 과 일치하는 증상 및 증후의 발생률은 7.5%였다. 면역 효과 세포 관련 신경독성 증후군 (ICANS)의 발생은 사이토카인 방출 증후군 (CRS)과 동시에, 사이토카인 방출 증후군 (CRS) 해소 후, 또는 사이토카인 방출 증후군 (CRS)이 없는 경우에도 일어날 수 있다.
중추신경계에 활동성 급성 림프모구성 백혈병이 있거나, 신경계 증상의 병력이 있는 환자를 대상으로 한 이 약의 사용경험은 제한적이다. 임상적으로 관련된 중추신경계의 병력이 있거나 현존하는 환자는 임상시험에서 제외되었다. 다운증후군 환자는 이 약 투여로 인한 발작 위험이 더 높을 수 있으므로 이 약 투여를 시작하기 전에 예방조치를 고려한다.
이 약을 투여 받는 환자를 면밀히 관찰하여 면역 효과 세포 관련 신경독성 증후군 (ICANS) 을 포함한 신경학적 독성 증상과 증후에 대해 모니터한다.
이 약을 투여 받는 환자에게 신경학적 독성의 증상 또는 증후가 발생할 경우 보건의료전문가에게 알릴 수 있도록 조언하여야 한다. 신경학적 독성의 관리를 위해 권고대로 이 약 투여의 일시 중단 또는 중단 및/또는 코르티코스테로이드 투여가 필요할 수 있다.
2. 다음 환자에는 투여하지 말 것
이 약은 블리나투모맙이나 이 약의 다른 성분에 과민반응이 있는 것으로 알려진 환자에게는 투여하지 않는다.
3. 약물이상반응
가. 임상시험 경험
MRD 양성인 전구 B세포 급성 림프모구성 백혈병MRD 양성인 전구 B세포 급성 림프모구성 백혈병 환자에서 이 약의 안전성은 137명의 성인 환자에게 이 약을 투여한 2개의 단일군 임상시험에서 평가되었다. 시험대상자 연령의 중앙값은 45세 (범위: 18 ‑ 77세)였다.
가장 흔하게 발생한 약물이상반응 (≧ 20%)은 발열, 주입 관련 반응, 두통, 감염 (감염원 미확인), 떨림, 오한이었다. 중대한 약물이상반응은 시험대상자의 61%에서 보고되었다. 가장 흔하게 보고된 중대한 약물이상반응 (≧ 2%)은 발열, 떨림, 뇌병증, 실어증, 림프구 감소증, 호중구 감소증, 과량투여, 기기 관련 감염, 발작, 포도구균 감염이었다. 3등급 또는 그 이상의 약물이상반응은 시험 대상자의 64%에서 보고되었다. 이 약을 투여 받은 시험 대상자의 17%가 약물이상반응 때문에 투여를 중단하였는데, 신경학적 사건이 가장 빈번하게 보고된 투여 중단의 이유였다. 치명적인 약물이상반응 2건은 이 약 치료 중단 후 30일 이내에 발생하였다(비정형폐렴 및 막하출혈).
표 5는 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 그 이상의 약물이상반응을 요약하였다.
표 5. 이 약으로 치료 받은 MRD 양성인 전구 B세포 급성 림프모구성 백혈병 환자에서의 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 그 이상의 약물이상반응
|
약물이상반응 |
이 약 (N = 137) | |
|
모든 등급* n (%) |
등급 ≥ 3* n (%) | |
|
혈액 및 림프계 장애 | ||
|
호중구 감소증1 |
21 (15) |
21 (15) |
|
백혈구 감소증2 |
19 (14) |
13 (9) |
|
혈소판 감소증3 |
14 (10) |
8 (6) |
|
심장 장애 |
| |
|
부정맥4 |
17 (12) |
3 (2) |
|
일반적 장애 및 투여 부위 상태 | ||
|
발열5 |
125 (91) |
9 (7) |
|
오한 |
39 (28) |
0 (0) |
|
감염 및 감염증 | ||
|
감염 - 감염원 미확인 |
53 (39) |
11 (8) |
|
외상, 중독 및 시술 후 합병증 | ||
|
주입 관련 반응6 |
105 (77) |
7 (5) |
|
검사 | ||
|
면역글로블린 감소7 |
25 (18) |
7 (5) |
|
체중 증가 |
14 (10) |
1 (< 1) |
|
고아미노전이효소혈증8 |
13 (9) |
9 (7) |
|
근골격계 및 결합 조직 장애 | ||
|
요통 |
16 (12) |
1 (< 1) |
|
신경계 장애 | ||
|
두통9 |
54 (39) |
5 (4) |
|
떨림9, 10 |
43 (31) |
6 (4) |
|
실어증9 |
16 (12) |
1 (< 1) |
|
어지러움9 |
14 (10) |
1 (< 1) |
|
뇌병증9, 11 |
14 (10) |
6 (4) |
|
정신 장애 | ||
|
불면증9, 12 |
24 (18) |
1 (< 1) |
|
호흡기, 흉부, 종격 장애 | ||
|
기침 |
18 (13) |
0 (0) |
|
피부 및 표피 조직 장애 | ||
|
발진13 |
22 (16) |
1 (< 1) |
|
혈관계 장애 | ||
|
고혈압 |
19 (14) |
1 (< 1) |
<SUP>1 </SUP>호중구 감소증은 발열성 호중구감소증, 호중구감소증 및 호중구 수 감소를 포함한다.
<SUP>2 </SUP>백혈구 감소증은 백혈구 감소증 및 백혈구 수치 감소를 포함한다.
<SUP>3 </SUP>혈소판 감소증은 혈소판 수치 감소 및 혈소판 감소증을 포함한다.
<SUP>4 </SUP>부정맥은 서맥, 동성부정맥, 동성서맥, 동성빈맥, 빈맥, 및 심실주기외수축을 포함한다.
<SUP>5</SUP> 발열은 체온 상승 및 발열을 포함한다.
<SUP>6</SUP> 주입 관련 반응은 주입 관련 반응의 용어와 첫 주입 후 48시간 이내에 발생하여 ≦ 2일간 유지되는 다음의 사건: 사이토카인 방출 증후군, 눈 부어오름, 고혈압, 저혈압, 근육통, 안와주위 부종, 전신 가려움증, 발열 및 발진에 대한 통합 용어이다.
<SUP>7</SUP> 면역글로블린 감소는 혈액 면역글로블린 A 감소, 혈액 면역글로블린 G 감소, 혈액 면역글로블린 M 감소, 저감마글로블린혈증, 저글로블린혈증, 및 면역글로블린 감소를 포함한다.
<SUP>8 </SUP>고아미노전이효소혈증은 ALT 증가, AST 증가 및 간 효소 증가를 포함한다.
<SUP>9 </SUP>면역 효과 세포 관련 신경독성 증후군 (ICANS)을 나타낼 수 있다.
<SUP>10 </SUP>떨림은 본태 떨림, 활동 떨림 및 떨림을 포함한다.
<SUP>11 </SUP>뇌병증은 인지장애, 의식 수준 저하, 주의력 장애, 뇌병증, 무력증, 백질뇌병증, 기억 장애, 졸음 및 독성뇌병증을 포함한다.
<SUP>12</SUP> 불면은 입면시 불면, 불면 및 조기 기상을 포함한다.
<SUP>13 </SUP>발진은 접촉성 피부염, 습진, 홍반, 발진 및 반점구진발진을 포함한다.
표 5에 포함되지 않은 MRD 양성인 급성 림프모구성 백혈병 성인 환자에서의 약물이상반응은 다음과 같다:
혈액 및 림프계 장애: 빈혈
일반적 장애 및 투여 부위 상태: 말초부종, 통증 및 흉통 (흉통 및 근골격성 흉통 포함)
간담도계 장애: 혈중 빌리루빈 증가
면역계 장애: 과민반응 및 사이토카인 방출 증후군
감염 및 감염증: 바이러스 감염, 박테리아 감염 및 진균 감염
외상, 중독 및 시술 후 합병증: 투약 오류 및 과량투여 (과량투여 및 우발적 과량투여 포함)
검사치: 혈중 알칼리 인산분해효소 증가
근골격계 및 결합 조직 장애: 사지 통증 및 골통
신경계 장애: 경련 (경련 및 전신성 긴장성 간대성 발작 포함), 발화 장애 및 감각저하
정신 장애: 혼동 상태, 방향감각상실 및 우울
호흡기, 흉부, 종격 장애: 호흡곤란 및 젖은 기침
혈관계 장애: 고혈압 (혈압 상승 및 고혈압 포함), 홍조 (홍조 및 안면 홍조 포함), 및 모세혈관 누출 증후군
재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병이 약의 안전성은 무작위배정, 공개 ‑라벨, 활성 대조군 임상 시험(TOWER 연구)에 참여하여 이 약을 투여받은 필라델피아 염색체 음성 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 성인 환자 376명 (이 약 267명 또는 표준치료(SOC) 화학요법 109명)에 대한 임상시험으로 평가되었다. 이 약을 투여 받은 시험대상자 연령의 중앙값은 만 37세(범위: 18 ‑ 80세)였고, 60%가 남성이었으며, 84%가 백인, 7%가 아시아인, 2%가 흑인 또는 아프리카계 미국인, 2%가 미국계 인디안 또는 알라스카 원주민, 그리고 5%가 기타 인종이었다.
이 약 투여군에서 가장 빈번하게 발생한 약물이상반응(≧ 20%)은 감염(박테리아성 및 감염원 미확인), 발열, 두통, 주입 관련 반응, 빈혈, 발열성 호중구 감소증, 혈소판 감소증 및 호중구 감소증이었다. 중대한 약물이상반응은 시험대상자의 62%에서 보고되었다. 가장 흔하게 보고된 중대한 약물이상반응(≧ 2%)은 발열성 호중구감소증, 발열, 패혈증, 폐렴, 과량투여, 패혈성 쇼크, 사이토카인 방출 증후군(CRS), 박테리아성 패혈증, 기기 관련 감염 및 세균혈증을 포함하였다. 3등급 또는 그 이상의 약물이상반응은 시험대상자의 87%에서 보고되었다. 이 약을 투여 받은 시험대상자의 12%가 약물이상반응 때문에 투여를 중단하였는데, 신경학적 사건 및 감염이 약물이상반응으로 인한 투여 중단을 야기한 가장 빈번하게 보고된 원인이었다. 치명적인 이상사례는 시험대상자의 16%에서 보고되었다. 치명적인 사건의 대부분은 감염이었다.
투여 첫 주기에 이 약을 투여받은 시험대상자에서 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 그 이상의 약물이상반응은 다음 표 6에 요약되었다.
표 6. 투여 첫 주기에 이 약을 투여받은 시험대상자에서 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 그 이상의 약물이상반응 (재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 성인 환자의 경우 (TOWER 연구))
|
약물이상반응 |
이 약 (N = 267) |
표준 치료 (SOC) 화학요법 (N = 109) | ||
|
모든 등급* n (%) |
등급 ≥ 3* n (%) |
모든 등급* n (%) |
등급 ≥ 3* n (%) | |
|
혈액 및 림프계 장애 | ||||
|
호중구 감소증1 |
84 (31) |
76 (28) |
67 (61) |
61 (56) |
|
빈혈2 |
68 (25) |
52 (19) |
45 (41) |
37 (34) |
|
혈소판 감소증3 |
57 (21) |
47 (18) |
42 (39) |
40 (37) |
|
백혈구 감소증4 |
21 (8) |
18 (7) |
9 (8) |
9 (8) |
|
심장 장애 | ||||
|
부정맥5 |
37 (14) |
5 (2) |
18 (17) |
0 (0) |
|
일반적 장애 및 투여 부위 상태 | ||||
|
발열 |
147 (55) |
15 (6) |
43 (39) |
4 (4) |
|
부종6 |
48 (18) |
3 (1) |
20 (18) |
1 (1) |
|
면역계 장애 | ||||
|
사이토카인 방출 증후군7 |
37 (14) |
8 (3) |
0 (0) |
0 (0) |
|
감염 및 감염증 | ||||
|
감염 - 감염원 미확인 |
74 (28) |
40 (15) |
50 (46) |
35 (32) |
|
박테리아 감염 |
38 (14) |
19 (7) |
35 (32) |
21 (19) |
|
바이러스 감염 |
30 (11) |
4 (1) |
14 (13) |
0 (0) |
|
진균 감염 |
27 (10) |
13 (5) |
15 (14) |
9 (8) |
|
외상, 중독 및 시술 후 합병증 | ||||
|
주입 관련 반응8 |
79 (30) |
9 (3) |
9 (8) |
1 (1) |
|
검사 | ||||
|
고아미노전이효소혈증9 |
40 (15) |
22 (8) |
13 (12) |
7 (6) |
|
신경계 장애 | ||||
|
두통10 |
61 (23) |
1 (< 1) |
30 (28) |
3 (3) |
|
피부 및 표피 조직 장애 | ||||
|
발진11 |
31 (12) |
2 (1) |
21 (19) |
0 (0) |
<SUP>1 </SUP>호중구 감소증은 무과립구증, 발열성 호중구감소증, 호중구감소증 및 호중구 수 감소를 포함한다.
<SUP>2 </SUP>빈혈은 빈혈 및 헤모글로빈 감소를 포함한다.
<SUP>3 </SUP>혈소판 감소증은 혈소판 수치 감소 및 혈소판 감소증을 포함한다.
<SUP>4</SUP> 백혈구 감소증은 백혈구 감소증 및 백혈구 수치 감소를 포함한다.
<SUP>5</SUP> 부정맥은 부정맥, 심방세동, 심방조동, 서맥, 동성서맥, 동성빈맥, 심실상빈맥, 및 빈맥을 포함한다.
<SUP>6 </SUP>부종은 안면부종, 체액저류, 부종, 말초부종, 말초팽윤 및 안면팽윤을 포함한다.
<SUP>7 </SUP>사이토카인 방출 증후군은 사이토카인 방출 증후군 및 사이토카인 폭풍을 포함한다.
<SUP>8 </SUP>주입 관련 반응은 주입 관련 반응의 용어와 첫 주입 후 48시간 이내에 발생하여 ≦ 2일간 유지되는 다음의 사건, 발열, 사이토카인 방출 증후군, 저혈압, 근육통, 급성 신장 손상, 고혈압 및 홍반성 발진에 대한 통합 용어이다.
<SUP>9 </SUP>고아미노전이효소혈증은 ALT 증가, AST 증가, 간효소증가, 및 아미노전이효소 증가를 포함한다.
<SUP>10 </SUP>면역 효과 세포 관련 신경독성 증후군 (ICANS)을 나타낼 수 있다.
<SUP>11 </SUP>발진은 홍반, 발진, 홍반성발진, 전신발진, 황반성발진, 반점구진발진, 소양성발진, 피부박리 및 독성피부발진을 포함한다.
투여 첫 주기에 베이스라인 0~2 등급에서 치료와 관련하여 최대 3~4 등급으로 악화된 실험실적 비정상치는 표 7과 같다.
표 7. 투여 첫 주기에 베이스라인 0~2 등급에서 치료와 관련하여 최대 3~4 등급*으로 악화된 실험실적 비정상치 (재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 성인 환자의 경우 (TOWER 연구))
|
|
이 약 등급 3 또는 4 (%) |
표준치료 화학요법 등급 3 또는 4 (%) |
|
혈액학적 지표 |
|
|
|
림프구 수치의 감소 |
80 |
83 |
|
백혈구 수치의 감소 |
53 |
97 |
|
헤모글로빈 감소 |
29 |
43 |
|
중성구 수치의 감소 |
57 |
68 |
|
혈소판 수치의 감소 |
47 |
85 |
|
화학적 지표 |
|
|
|
ALT 증가 |
11 |
11 |
|
빌리루빈 증가 |
5 |
4 |
|
AST 증가 |
8 |
4 |
통합된 재발 또는 불응성 전구B세포 급성 림프모구성 백혈병 시험으로부터 얻어진 다른 중요한 약물 이상반응은 다음과 같다:
혈액 및 림프계 장애: 림프절 비대, 혈구탐식성 림프조직구증 및 백혈구증가증 (백혈구증가증 및 백혈구 수치 증가를 포함)
일반적 장애 및 투여 부위 상태: 오한, 흉통 (흉부 불편감, 흉통, 근골격성 흉통, 및 비‑심장성 흉통을 포함), 통증, 체온 증가, 이상고열 및 전신 염증 반응 증후군
간담도계 장애: 고빌리루빈혈증 (혈중 빌리루빈 증가 및 고빌리루빈혈증 포함)
면역계 장애: 과민반응 (과민반응, 아나필락시스성 반응, 혈관부종, 알레르기성 피부염, 약물 분출, 약물 과민반응, 다형성 홍반 및 두드러기 포함)
외상, 중독 및 시술 후 합병증: 투약 오류 및 과량투여 (과량투여, 투약 오류 및 우발적 과량투여 포함)
검사치: 체중 증가, 면역글로불린 감소 (면역글로불린 감소, 혈중 면역글로불린 A 감소, 혈중 면역글로불린 G 감소, 혈중 면역글로불린 M 감소, 및 저감마글로불린혈증 포함), 알칼리 인산분해효소 증가 및 고아미노전이효소혈증
대사 및 영양 장애: 종양 용해 증후군
근골격계 및 결합 조직 장애: 요통, 골통, 및 사지 통증
신경계 장애: 떨림 (안정시 떨림, 활동 떨림, 본태 떨림 및 떨림), 의식 상태 변화 (의식 상태 변화, 의식 수준 저하, 주의력 장애, 무력증, 정신 상태 변화, 혼미, 졸림), 어지러움, 기억 장애, 경련 (경련 및 무긴장 발작 포함), 실어증, 인지기능 장애, 발화 장애, 감각저하, 뇌병증, 지각이상, 뇌신경 장애 (삼차신경통, 삼차신경 장애, 제 6 뇌신경 마비, 뇌신경 장애, 얼굴 신경 장애, 및 얼굴 마비)
정신 장애: 불면, 방향 감각 상실, 혼동 상태 및 우울 (우울한 기분, 우울, 자살 충동 및 자살을 포함)
호흡기, 흉부, 종격 장애: 호흡곤란 (급성호흡부전, 호흡곤란(dyspnea), 운동성호흡곤란, 호흡부전, 호흡곤란(respiratory distress), 기관지 경련, 기관지 과민반응, 빠른 호흡 및 천명 포함), 기침, 및 젖은 기침
혈관계 장애: 저혈압 (혈압 저하, 저혈압, 저혈량 쇼크 및 순환 허탈을 포함), 고혈압 (혈압 상승, 고혈압 및 고혈압성 위기 포함), 홍조 (홍조 및 안면 홍조 포함), 및 모세혈관 누출 증후군
전구 B세포 급성 림프모구성 백혈병의 공고 요법
연구 E1910여러 주기의 화학요법에 더하여 이 약 단독 요법의 여러 주기로 이루어진 공고 요법 (이 약 투여군)의 안전성은 이 약 투여군에서 투여된 111명의 환자와 화학요법 단독 투여군에서 투여된 112명의 환자를 포함한 새로 진단된 필라델피아 염색체 음성 전구 B세포 급성 림프모구성 백혈병 성인 환자를 대상으로 한 무작위배정 임상시험 (연구 E1910) [NCT02003222]에서 평가되었다. 이 약 투여군에서 주기 중앙값 (범위)은 8 (1~8) (이 약 4주기 및 화학요법 4주기)이었다. 화학요법 단독 투여군에서 주기 중앙값 (범위)은 4 (1~4)였다.
치명적인 약물이상반응이 이 약의 주기 중 2명의 환자 (2%)에서 발생했으며, 이는 감염 (N = 1)과 응고병증 (N = 1)으로 인한 것이었다. 약물이상반응으로 인한 이 약의 영구 중단이 환자의 2%에서 발생했다. 약물이상반응으로 인한 이 약의 투여 일시 중단이 환자의 5%에서 발생했다. 약물이상반응으로 인한 이 약의 용량 감량은 환자의 28%에서 발생했다.
이 약 투여군의 공고 요법 주기 중 가장 흔하게 발생한 (≧ 20%) 약물이상반응은 호중구 감소증, 혈소판 감소증, 빈혈, 백혈구 감소증, 두통, 감염, 구역, 림프구 감소증, 설사, 근골격 통증 및 떨림이었다. 투여군 간 차이를 보이며 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 그 이상의 약물이상반응은 표 8에 요약되어 있다.
표 8. 공고 요법 중 투여군 간 차이를 보이며 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 4 등급 약물이상반응 (연구 E1910)
|
약물이상반응 |
공고 요법 구성 | |||
|
이 약 주기 + 화학요법 주기 (N = 111) |
화학요법 주기 단독 (N = 112) | |||
|
모든 등급 (%)7 |
3 등급 또는 4 등급 (%) |
모든 등급 (%) |
3 등급 또는 4 등급 (%) | |
|
혈액 및 림프계 장애 | ||||
|
호중구 감소증1 |
82 |
77 |
89 |
89 |
|
혈소판 감소증1 |
75 |
57 |
75 |
71 |
|
빈혈 |
59 |
29 |
50 |
38 |
|
백혈구 감소증1 |
43 |
41 |
57 |
56 |
|
림프구 감소증1 |
32 |
30 |
25 |
23 |
|
발열성 호중구 감소증 |
19 |
19 |
25 |
25 |
|
위장관 장애 | ||||
|
구역2 |
32 |
5 |
22 |
4 |
|
설사1 |
29 |
3 |
15 |
3 |
|
면역계 장애 | ||||
|
사이토카인 방출 증후군3 |
16 |
4 |
0 |
0 |
|
감염 및 감염증 | ||||
|
감염 - 감염원 미확인 |
35 |
31 |
22 |
21 |
|
근골격 및 결합 조직 장애 | ||||
|
근골격 통증4 |
23 |
5 |
5 |
4 |
|
신경계 장애 | ||||
|
두통6 |
41 |
5 |
30 |
5 |
|
떨림6 |
23 |
3 |
3 |
0 |
|
실어증5,6 |
10 |
8 |
0 |
0 |
|
혈관계 장애 |
|
|
|
|
|
고혈압 |
12 |
10 |
5 |
3 |
<SUP>6</SUP>면역 효과 세포 관련 신경독성 증후군 (ICANS)을 나타낼 수 있다.
<SUP>7</SUP>다음과 같은 치명적인 약물이상반응을 포함한다: 감염 (N = 1).
연구 20120215공고 요법의 3번째 주기로 이 약의 안전성은 고위험 1차 재발 전구 B세포 급성 림프모구성 백혈병 소아 및 젊은 성인 환자를 대상으로 유도 요법 및 2주기의 공고 화학요법 이후 무작위배정, 공개 라벨 임상시험 (연구 20120215)에서 평가되었다. 이들 임상시험에는 이 약 1주기를 투여받은 54명의 환자와 화학요법 1주기를 투여받은 52명의 환자가 포함되었다.
이 약을 투여받은 환자의 28%에서 중대한 이상반응이 발생했다. 약물이상반응으로 인한 이 약의 영구 중단은 환자의 4%에서 발생했다. 중단을 초래한 약물이상반응에는 신경계 장애 및 발작이 포함되었다. 약물이상반응으로 인한 이 약의 투여 일시 중단이 환자의 11%에서 발생했다. 환자의 > 2%에서 투여 일시 중단을 필요로 한 약물이상반응에는 신경계 장애가 포함되었다.
이 약 투여군에서 가장 흔하게 발생한 (≧ 20%) 약물이상반응은 발열, 구역, 두통, 발진, 저감마글로불린혈증 및 빈혈이었다. 이 약 투여군과 화학요법 투여군 간 차이를 보이며 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 그 이상의 약물이상반응은 표 9에 요약되어 있다.
표 9. 공고 요법의 3번째 주기 중 투여군 간 차이를 보이며 10% 이상의 발생률을 나타낸 전체 등급의 약물이상반응 또는 5% 이상의 발생률을 나타낸 3 등급 또는 4 등급 약물이상반응 (연구 20120215)
|
약물이상반응 |
이 약 (N = 54) |
화학요법 (N = 52) | ||
|
모든 등급 (%) |
3 등급 또는 4 등급 (%) |
모든 등급 (%) |
3 등급 또는 4 등급 (%) | |
|
혈액 및 림프계 장애 | ||||
|
빈혈1 |
24 |
15 |
46 |
42 |
|
호중구 감소증1 |
19 |
17 |
35 |
31 |
|
혈소판 감소증1 |
15 |
15 |
39 |
35 |
|
발열성 호중구 감소증 |
2 |
2 |
25 |
25 |
|
위장관 장애 | ||||
|
구역2 |
43 |
2 |
31 |
2 |
|
복통1 |
13 |
0 |
23 |
2 |
|
구내염3 |
11 |
4 |
60 |
29 |
|
일반적 장애 및 투여 부위 상태 | ||||
|
발열 |
76 |
6 |
19 |
0 |
|
간담도계 장애 | ||||
|
간 기능 시험 이상4 |
9 |
6 |
27 |
17 |
|
면역계 장애 | ||||
|
저감마글로불린혈증1 |
24 |
2 |
12 |
2 |
|
감염 및 감염증 | ||||
|
감염 - 감염원 미확인 |
13 |
6 |
29 |
10 |
|
근골격 및 결합 조직 장애 | ||||
|
근골격 통증5 |
9 |
0 |
29 |
2 |
|
신경계 장애 | ||||
|
두통7 |
37 |
0 |
15 |
0 |
|
피부 및 피하 조직 장애 | ||||
|
발진1 |
22 |
2 |
12 |
0 |
|
혈관계 장애 | ||||
|
출혈6 |
11 |
2 |
23 |
6 |
<SUP>7</SUP>면역 효과 세포 관련 신경독성 증후군 (ICANS)을 나타낼 수 있다.
나. 면역원성
임상시험에서는 이 약을 투여한 환자 2% 미만에서 항‑블리나투모맙 항체 결합 양성을 보였다. 항‑블리나투모맙 항체가 생성된 환자 9명 중 7명(78%)에서 in vitro 중화 활성을 보였다. 항‑블리나투모맙 항체 형성은 이 약의 약동학에 영향을 미칠 수 있다.
전반적으로, 임상 증거 전체는 항‑블리나투모맙 항체가 이 약의 안전성 또는 효과에 임상적 영향을 미치지 않음을 시사하는 결과를 뒷받침한다.
다. 시판 후 경험
이 약의 시판 승인 후 사용 중에 다음의 약물이상반응이 확인되었다. 본 약물이상반응은 불특정한 집단에서 자발적으로 보고되었기 때문에, 확실하게 발생 빈도를 추정하거나 약물 노출과의 인과관계를 확립하는 것은 어렵다.
⚫ 이 약과 덱사메타손을 병용 투여한 환자에서 발생한 치명적인 췌장염.
4. 일반적주의
가. 감염증
임상시험에서 이 약을 투여 받은 급성 림프모구성 백혈병 환자의 약 25%에서 패혈증, 폐렴, 세균혈증, 기회감염 및 카테터 부위 감염과 같은 중대한 감염증이 관찰되었고 이들 중 일부는 생명을 위협하거나 치명적이었다. 이 약 치료 중에는 적절하게 예방적 항생제를 투여하고 감시시험(surveillance testing)을 해야 한다. 감염 증상과 증후에 대해 환자를 관찰하고 적절하게 치료한다.
나. 종양용해증후군
이 약을 투여 받은 환자 중에서 생명을 위협하거나 치명적일 수 있는 종양용해증후군(TLS)이 관찰되었다. 이 약 치료를 하는 동안 종양용해증후군을 예방하기 위해 무독성의 세포수감소치료(cytoreduction) 전처치와 치료 중 수분공급(hydration)을 포함하여 적절한 예방법을 사용해야 한다. 종양용해증후군 증상과 증후를 관찰하고, 이러한 증상을 관리하기 위해 이 약의 일시적 중단이나 완전한 중단이 필요할 수 있다.
다. 호중구감소증과 발열성 호중구감소증
이 약을 투여 받은 환자 중에서 생명을 위협하는 예를 포함하여 호중구감소증과 발열성 호중구감소증이 관찰되었다. 이 약을 주입하는 동안 실험실적 검사치(백혈구와 절대 호중구 수를 포함하되 이에 제한적이지 않은)를 관찰한다. 호중구감소증이 장기화되면 이 약 투여를 중단한다.
라. 운전 및 기계 조작 능력에 대한 영향
발작 및 면역 효과 세포 관련 신경독성 증후군 (ICANS)을 포함한 신경학적 증상의 발생 위험 때문에, 이 약을 투여 받는 환자는 의식을 잃을 위험이 있다. 이 약을 투여하는 동안 운전, 위험한 업무 수행 및 중장비 사용이나 위험한 기계 조작을 하지 않도록 환자에게 알려준다.
마. 간 효소 증가
이 약 치료는 간 효소의 일시적인 증가와 관련이 있었다. 임상시험 중 이 약을 투여받은 급성 림프모구성 백혈병 환자에서, 간 효소의 증가가 시작된 시간 중앙값은 3일이었다.
이러한 일시적인 간 효소 증가의 대부분은 사이토카인 방출 증후군(CRS) 상태에서 관찰되었다. 사이토카인 방출 증후군(CRS) 외의 상황에서 관찰된 사건의 발생까지의 시간 중앙값은 19일이었다. 약 7%의 환자에서 3 등급 또는 그 이상의 간 효소 증가가 사이토카인 방출 증후군 상황 이외에서 발생하였고 이로 인해 환자 1% 미만이 치료를 중단하였다.
이 약 투여를 시작하기 전과 이 약 치료 중에 ALT, AST, GGT(감마‑글루타밀전이효소)와 총 빌리루빈 수치를 관찰한다. 아미노전이효소 수치가 정상상한선의 5배 이상 증가하거나 총 빌리루빈 수치가 정상상한선의 3배 이상 증가하면 이 약 투여를 중단한다.
바. 췌장염
임상시험 및 시판 후 조사에서 이 약과 덱사메타손을 병용 투여한 환자에서 치명적인 췌장염이 보고되었다.
췌장염의 징후 및 증상을 보인 환자를 평가하여, 이 약 및 덱사메타손의 일시적인 중단 혹은 완전한 중단이 필요하다.
사. 백질 뇌병증
이 약을 투여 받은 환자 중에서 백질 뇌병증을 나타내는 두개 MRI 변화가 관찰되었는데, 이는 특히 이전에 두개 방사선치료와 항 백혈병 화학요법(전신 고용량 메토트렉세이트 투여 또는 척수강 내 시타라빈 투여 포함)을 받은 환자에게서 관찰되었다. 이러한 영상 변화의 임상적 유의성은 밝혀지지 않았다.
아. 조제 및 투여 실수
이 약 치료 중 조제 및 투여 실수가 발생하였다. (소량투여와 과량투여를 포함한) 투약 오류를 최소화하기 위해, (혼합을 포함한) 조제 및 투여에 관한 설명서를 엄격하게 따른다.
자. 예방접종
이 약 투여기간 중 혹은 투여 후 생백신을 이용한 예방접종의 안전성은 연구되지 않았다. 생백신을 이용한 예방접종은 이 약 치료 최소 2주 전, 치료 기간 중, 마지막 치료주기 후 면역력이 회복되기까지는 권장되지 않는다.
차. CD19 ‑음성 재발
임상시험과 시판 후 환경에서 이 약을 투여받은 환자 중 CD19‑음성인 전구 B 세포 ALL의 재발이 보고되었다. 사전 항 ‑CD19 요법 후 CD19 ‑음성 질환으로 재발한 환자를 포함하여 CD19 ‑음성 질환을 가진 환자에게는 이 약의 투여가 권장되지 않는다. 골수검사 시 CD19 발현의 평가에 특별한 주의가 요구된다.
카. 급성 림프모구성 백혈병(ALL)에서 급성 골수성 백혈병(AML)으로의 계열 변화
최초 진단 시 면역표현형 및/또는 세포유전학적 이상이 없었던 환자를 포함하여 이 약을 투여받은 환자 중 ALL에서 AML로의 계열 변화가 보고되었다. 모든 재발 환자에서 AML의 발생 여부를 모니터링해야 한다.
5. 상호작용
이 약에 대하여 정식 약물 상호작용 연구는 수행되지 않았다. 이 약 투여 개시로 인해 CYP450 효소를 억제할 수도 있는 사이토카인의 일시적인 방출이 초래된다. 특히 치료역이 좁은 CYP450 기질을 병용 투여하는 환자 가운데 약물‑약물 상호작용 위험이 가장 큰 시기는 첫 주기의 첫 9일간과 두 번째 주기의 첫 2일간이다. 이러한 환자에 있어서 독성(예. 와파린) 또는 약물 농도(예. 사이클로스포린)를 주의한다. 필요한 경우 병용 약물의 용량을 조정한다.
6. 임부, 수유부, 가임 여성, 소아, 고령자, 간장애 및 신장애 환자에 대한 투여
가. 임부
작용기전을 토대로 볼 때 이 약은 임산부에 투여하였을 때 치명적인 피해를 유발할 수 있다. 약물과 관련된 위험을 평가하기 위해 이 약을 임산부에게 사용한 것에 관한 이용 가능한 데이터는 없다. 비임상 생식 발생 연구에서 임신한 생쥐에게 투여된 설치류 대리 분자(murine surrogate molecule)는 태반 장벽을 통과하였다.
블리나투모맙은 T세포 활성화 및 사이토카인 방출을 유발한다. 면역 활성화는 임신의 유지를 저하시킬 수 있다. 또한 B세포에서 CD19의 발현 및 비임신 동물에서의 B 세포 고갈 소견에 근거할 때, 블리나투모맙은 자궁 내에서 블리나투모맙에 노출된 영아에서 B 세포 림프구 감소증을 유발할 수 있다. 임산부에게 태아에 대한 잠재적인 위험성을 알려야 한다.
미국의 일반적인 인구 집단에서의 임상적으로 확인된 임신의 주요 출생결함 및 유산의 위험도는 각 2~4%, 15~20% 이다.
임상적 고려사항
태아/신생아의 약물이상반응이 약의 자궁 내 노출 후 영아에서 B 세포 림프구감소증 발생 위험성이 내재되어있기 때문에, 생백신 접종 전에 영아의 B 림프구를 모니터링 해야 한다.
비임상시험 결과이 약에 대하여 동물 생식 독성 시험이 수행된 적은 없다. 배태자 발생 독성 연구에서 기관형성기 동안 임신 쥐에게 설치류 대리 분자(murine surrogate molecule)를 정맥 투여하였다. 대리 분자는 태반 장벽을 통과하였고, 배태자 독성이나 최기형성을 야기하지 않았다. 예측된 B세포와 T세포 감소가 임신 쥐에서 관찰되었지만, 태자에서의 혈액학적인 영향은 평가되지 않았다.
나. 수유부
유즙 중 이 약의 존재 여부, 영아에게 수유 시 미치는 영향, 유즙 생성에 미치는 영향에 대한 정보는 없다. 많은 약물들이 모유 중으로 분비되고, 이 약으로 인해 수유중인 영아에서 B 세포 림프구감소증과 같은 중증 약물이상반응 발생 가능성이 있으므로, 이 약으로 치료 중이거나 마지막 투여 후 최소 48시간까지는 수유하지 않도록 권고해야 한다.
다. 가임 여성 및 남성
이 약을 임부에게 투여할 경우 태아에게 위해가 있을 수 있다.
임신 여부 확인가임기 여성의 경우 이 약으로 치료를 시작하기 전에 임신여부를 확인한다.
피임
여성가임기 여성의 경우 이 약으로 치료 중이거나 마지막 투여 후 최소 48시간까지는 효과적인 방법으로 피임을 하도록 권고한다.
라. 소아
미세잔존질환 (MRD) 양성 전구 B 세포 급성 림프모구성 백혈병소아 환자에서 미세잔존질환 (MRD)이 0.1% 이상인 첫 번째 또는 두 번째 완전 관해상태의 CD19 양성 전구 B세포 급성 림프모구성 백혈병 (ALL)의 치료에 대한 이 약의 안전성 및 유효성이 확립되었다. 이 약의 사용은 첫 번째 재발 전구 B세포 급성 림프모구성 백혈병 소아 환자를 대상으로 한 2건의 무작위배정, 대조군 임상시험 (연구 AALL1331, NCT02101853 및 연구 20120215, NCT02393859)의 증거로 뒷받침된다. 두 임상시험 모두 MRD 양성 전구 B세포 급성 림프모구성 백혈병 소아 환자가 포함되었다. 이들 임상시험에는 이 약을 투여받은 다음 연령군의 소아 환자가 포함되었다: 영아 6명(생후 1개월 ~ 만 2세 미만), 유아/어린이 165명(만 2세 ~ 만 12세 미만), 청소년 70명(만 12세 ~ 만 17세 미만). 일반적으로 이 약을 투여받은 소아 환자에서의 약물이상반응은 MRD 양성 급성 림프모구성 백혈병 성인 환자에서 관찰된 유형과 유사했으며, 다양한 소아 연령 하위군 간 안전성 차이는 관찰되지 않았다.
재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병이 약은 소아 환자에서의 사용에 대한 안전성과 유효성이 확립되어 왔다. 이 약의 사용은 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 소아 환자를 대상으로 한 단일군 임상시험 1건에 근거한다. 이 시험은 각 연령대별로 다음의 소아환자 군을 포함한다: 영아 10명(생후 1개월 ~ 만 2세 미만), 유아/어린이 40명(만 2세 ~ 만 12세 미만), 청소년 20명(만 12세 ~ 만 18세 미만). 각 연령대 별로 유효성의 차이는 관찰되지 않았다.
일반적으로 재발 또는 불응성 급성 림프모구성 백혈병 소아 환자에서 이 약 투여로 인한 약물이상반응은 재발 또는 불응성 전구 B세포 급성 림프모구성 백혈병 성인에서 관찰되는 것과 유사하였다. 성인 환자 대비 소아 환자에서 더욱 빈번하게 관찰되는(10% 이상) 약물이상반응은 발열(80% vs. 61%), 고혈압(26% vs. 8%), 빈혈(41% vs. 24%), 주입 관련 반응(49% vs. 34%), 혈소판감소증(34% vs. 21%), 백혈구감소증(24% vs. 11%), 및 체중 증가(17% vs. 6%) 이었다.
만 2세 미만의 재발 또는 불응성 급성 림프모구성 백혈병 소아 환자(영아)에서 신경학적 독성의 발생률은 타 연령군과 큰 차이를 보이지 않았으나, 그 징후는 다른 양상을 보였다. 영아에서만 초조, 두통, 불면, 졸림, 자극과민성이 관찰되었다. 또한 영아에서 다른 소아 연령군 및 성인 대비 저칼륨혈증이 더욱 빈번하게 발생하였다 (영아 50%, 타 소아 연령군 15~20%, 성인 17%).
전구 B세포 급성 림프모구성 백혈병의 공고 요법필라델피아 염색체 음성인 전구 B세포 급성 림프모구성 백혈병의 공고 요법 치료에 대한 이 약의 안전성 및 유효성이 생후 1개월 이상의 소아 환자에서 확립되었다. 이 적응증에 대한 이 약의 사용은 성인을 대상으로 한 무작위배정 대조군 임상시험 (연구 E1910, NCT02003222)으로부터의 외삽 및 소아 환자를 대상으로 한 2건의 무작위배정, 대조군 임상시험 (연구 20120215 및 연구 AALL1331)의 증거로 뒷받침된다.
체표면적 기반 요법으로 이 약 동등 용량 수준을 투여 했을 때 성인과 소아 환자에서 이약의 항정 상태 농도는 비슷하였다.
마. 고령자
MRD 양성인 첫 번째 또는 두 번째 완전 관해상태의 CD19 양성 전구 B세포 급성 림프모구성 백혈병, 재발 또는 불응성 CD19 양성 전구 B세포 급성 림프모구성 백혈병, CD19 양성 공고 요법 단계의 필라델피아 염색체 음성인 전구 B세포 급성 림프모구성 백혈병 환자에 대한 이 약의 임상시험에서 만 65세 이상 환자는 158명 (7%)이었다. 이들 임상시험에서 이 약을 투여받은 전체 환자 중 123명 (8%)이 만 65세 이상이었고 21명 (1%)은 만 75세 이상이었다. 일반적으로 고령 환자(만 65세 이상)와 만 65세 미만의 환자 사이에 이 약에 대한 안전성과 유효성에 전반적인 차이는 없었으며, 이 외에 보고된 임상시험에서 또한 고령 환자와 만 65세 미만의 환자 사이에서 반응의 차이는 확인되지 않았다. 그러나 고령 환자는 인지 장애, 뇌병증, 혼동을 포함한 신경학적 독성 및 중증 감염의 빈도가 높았다.
바. 간장애 환자에의 투여
간장애 환자에 대한 이 약의 정식 약동학 시험은 수행된 적이 없다.
사. 신장애 환자에의 투여
약동학 분석 결과 정상 신기능을 가진 환자(크레아티닌 청소율(CrCL) 90 mL/분 이상, N = 674)와 중등 신기능장애를 가진 환자(크레아티닌 청소율(CrCL) 30~59 mL/분, N = 49) 간에 이 약의 평균 청소율은 약 2배의 차이를 보였다. 그러나 환자 간 높은 변동성이 관찰되었으며(변이 계수(CV%) 최대 98.4%), 신기능 장애 환자에서 청소율은 실제로 정상 신기능을 가진 환자에서 관찰된 범위 내였다. 중증 신기능 장애를 가진 환자(크레아티닌 청소율(CrCL)이 15~29 mL/분)나 투석 중인 환자에 대해서는 활용 가능한 정보가 없다.
7. 과량투여시의 처치
짧은 기간 동안 이 약 권장 용량의 133배를 투여 받은 한 명의 성인 환자의 경우를 포함한 과량투여가 관찰되었다.
재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병 소아 및 청소년 환자를 대상으로 한 임상시험 용량 평가 단계에서, 30 μg/m<SUP>2</SUP>/일의 용량(최대 내약/권장 용량을 상회하는 용량)을 투여한 1명의 환자에서 생명을 위협하는 사이토카인 방출 증후군 상황에서의 치명적인 심부전을 경험하였다.
과량투여의 결과로 권장 용량 투여 시에 관찰되는 발열, 진전과 두통을 포함한 약물이상반응이 나타났다. 과량투여 시 주입을 중단하고 이상반응 증상에 대해 환자를 관찰하며 지지요법을 제공한다. 모든 이상반응이 해결될 때 이 약의 권장 용량으로 투여 재개를 고려하되 주입 중단 후 12시간 이내에는 투여하지 않는다.
8. 적용상의 주의
투약 오류(과량투여와 소량투여를 포함)를 최소화하기 위해서 다음의 조제(혼합 포함)와 투여에 대한 설명을 엄격하게 지키는 것이 중요하다.
이 약은 24시간 (무보존제) 또는 48시간 (무보존제) 동안 주입할 수 있다. 이러한 주입 기간 옵션 중 선택은 담당 보건의료 전문가가 주입 백의 변경 빈도 및 환자의 체중을 고려하여 이루어져야 한다.
가. 무균 조제
이 약물 바이알에는 항균 보존제를 포함하고 있지 않기 때문에 주입 용액을 조제할 때는 반드시 무균 조작법으로 해야 한다. 우발적인 오염을 방지하기 위하여, 다음을 포함한 무균 기준에 따라서 약물 조제를 한다:
⚫ 무균조제에 적합한 시설 내에서 조제해야 한다.
⚫ ISO Class 5 라미나 플로우 후드 또는 그 이상의 환경에서 조제해야 한다.
⚫ 혼합 구역은 적절한 환경 기준을 갖추어야 하며 정기적인 모니터링으로 확인하여야 한다.
⚫ 조제하는 사람은 무균 조작과 항암제 조제에 적절하게 훈련되어야 한다.
⚫ 조제하는 사람은 적절한 보호 장갑과 보호 복장을 갖추어야 한다.
⚫ 장갑과 표면은 소독이 되어 있어야 한다.
나. 24시간 또는 48시간 주입을 위한 장비 및 공급품 준비
⚫ 무보존제 멸균 주사용수.
⚫ 무보존제 0.9% 생리식염주사액.
⚫ 무균, 비발열성, 저단백 ‑결합, 0.2 마이크론 인라인 필터.
⚫ 주입 백/펌프 카세트 및 주사 튜브 세트: 폴리올레핀, DEHP ‑free PVC 또는 EVA (ethyl vinyl acetate) 사용 가능.
‑ 이 약 용액의 혼탁을 유발할 수 있는 입자 형성의 가능성 때문에 DEHP (diethylhexylphthalate)가 포함된 주입 백/펌프 카세트 또는 튜브 세트의 사용은 적합하지 않다.
⚫ 이 약 패키지 각각은 다음을 포함한다.
‑ 무균, 무보존제, 흰색 내지 회백색 동결건조 분말을 포함하는 주사용 이 약 35 μg 단회 투여용 바이알 1개.
‑ 권장 용량의 조제를 위해 이 약 1개가 넘는 바이알이 필요할 수 있다.‑ 무균, 무보존제, 무색 내지 엷은 황색의 투명한 용액을 포함하는 IV 용액 안정제 10 mL 단회 투여 유리 바이알 1개.
‑ IV 용액 안정제를 이 약의 재구성에 사용하지 않는다.
‑ IV 용액 안정제는 재구성한 이 약을 첨가하기 전 이 약이 IV 백 및 IV 튜브에 유착하는 것을 방지하기 위해 IV 백을 코팅하는 데 사용한다.
|
24시간 또는 48시간 주입 | |||||
|
이 약의 조제: 재구성 | |||||
|
1. |
용량 및 주입 기간에 필요한 이 약의 바이알 수를 결정한다. ● 표 10 (체중 45 kg 이상인 환자) 또는 표 11 (체중 45 kg 미만인 환자)을 참고한다. | ||||
| ① |
무보존제 멸균 주사용수 3 mL를 이 약 바이알 벽을 따라 흐르도록 하여 이 약 바이알을 재구성하며, 동결건조 분말에 직접 가하지 않도록 한다. 이로 인한 이 약 바이알당 농도는 12.5 µg/mL이다. ● IV 용액 안정제(IVSS)로 이 약 바이알을 재구성하지 않는다. | ||||
|
|
|
|
|
| |
|
무보존제 멸균 주사용수 3 mL |
동결건조된 이 약 |
재구성된 이 약 | |||
|
| |||||
| ② |
과도한 기포가 생기지 않도록 내용물을 부드럽게 돌려 혼합한다. ● 흔들지 않는다. | ||||
| ③ |
재구성하는 동안, IV 백 조제 전 및 표준 치료 지침에 따라 투여하기 전에 재구성된 용액의 미립자 및 변색 여부를 육안으로 검사한다. 재구성이 완료된 용액은 투명하거나 약간 유백색이며, 무색에서 약간 노란색을 띄어야 한다. ● 뿌옇거나 침전이 있는 용액은 사용하지 않는다. | ||||
|
이 약의 조제: 24시간 또는 48시간 IV 백 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
2. |
무균 조작 조건 하에 무보존제 0.9% 생리식염주사액 270 mL를 IV 백에 주입한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
[&그림1] |
무보존제 0.9% NaCl 주사액 270 mL |
IV 백의 소재는 다음 중 하나를 사용한다: ● 폴리올레핀 ● DEHP -free PVC 또는 ● EVA IV 백 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
3. |
무균 조작 조건 하에 IV 용액 안정제(IVSS) 5.5 mL를 0.9% 생리식염주사액이 담긴 IV 백에 주입한다. ● 기포가 생기지 않도록 백의 내용물을 부드럽게 혼합한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
IV 용액 안정제 |
● 24시간 주입의 경우, IV 용액 안정제 5.5 mL를 주입한다. ● 48시간 주입의 경우, IV 용액 안정제 5.5 mL를 주입한다. ● 사용하지 않은 IV 용액 안정제가 남아있는 바이알은 폐기한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
4. |
무균 조작 조건 하에 재구성한 이 약 용액을 필요한 부피만큼 무보존제 0.9% 생리식염주사액과 IV 용액 안정제가 담긴 IV 백에 주입한다. ● 기포가 생기지 않도록 백의 내용물을 부드럽게 혼합한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
재구성된 이 약 |
● 체중 45 kg 이상인 환자는 표 10에서 재구성된 이 약의 주입 부피를 참고한다. ● 체중 45 kg 미만인 환자는 표 11 에서 재구성된 이 약의 주입 부피를 참고한다 (체표면적에 근거한 용량). ● 사용하지 않은 이 약이 담긴 바이알은 폐기한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
5. |
IV 백에서 공기를 제거한다. 이는 이동식 주입펌프 사용을 위해 특히 중요하다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
6. |
무균 조작 조건 하에서 0.2 마이크론 인라인 필터가 있는 IV 튜브를 IV 백에 장착시킨다. ● IV 튜브가 주입 펌프와 호환되는지 확인한다. ● 폴리올레핀, DEHP -free PVC 또는 EVA IV 튜브 세트를 사용한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
7. |
주입을 위해 최종 조제된 이 약 용액이 담긴 백의 용액만으로 IV 튜브를 채운다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
최종 조제된 이 약 용액으로 채움 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
8. |
즉시 사용하지 않을 경우, 2°C~8°C (36°F~46°F)에서 냉장 보관한다. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
이 약의 투여: 24시간 또는 48시간 IV 백 |
|
● 이 약은 점적주입용 펌프를 사용하여 일정한 유속으로, 지속적인 정맥점적주사로 투여된다. 펌프는 프로그램 작동이 가능하고, 잠금 장치가 있으며, 비탄성중합체로 경보장치가 있어야 한다. |
|
● IV 튜브에 프라이밍 되는 것을 고려하여, 환자가 이 약의 모든 용량을 주입 받을 수 있도록 하기 위해 시작 용량(270 mL)은 환자에게 투여되는 용량(240 mL)보다 많다. |
|
● 주입을 위해 최종 조제된 이 약 용액을 담고 있는 백의 용액으로 IV 튜브가 채워졌는지 확인한다. |
|
● 무균, 비발열성, 저단백 -결합, 24시간 또는 48시간 백용 0.2 마이크론 인라인 필터가 포함된 IV 튜브를 사용하여 최종 조제된 이 약 주입액을 투여한다. |
|
● 조제된 백에 부착된 라벨의 설명에 따라, 다음의 일정한 주입 속도로 최종 조제된 이 약 주입액을 투여한다: - 24시간 동안 10 mL/시간의 속도로 투여 또는 - 48시간 동안 5 mL/시간의 속도로 투여. |
|
● 중요: 특히 주입백을 바꿀 때 이 약 주입 라인을 씻어내지 않는다. 백을 교체하거나 주입 완료 시점에 씻어내면 과량의 주입을 초래하여 합병증이 야기될 수 있다. 다중관 정맥 카테터를 통해 투여 시, 이 약은 전용관으로 주입한다. 카테터 시스템을 씻어내기 전에 볼루스 투여를 피하기 위해 이 약의 남은 양을 반드시 카테터 시스템으로부터 흡인해야 한다. |
|
● 주입이 끝난 후, IV 백 및 IV 튜브에 남아있는 용액은 국내 규정에 따라 폐기한다. |
가. 재구성된 이 약 보관 조건
재구성된 이 약 바이알과 조제된 infusion 백에 대한 보관시간은 다음 표 12와 같다.
표 12. 재구성된 이 약 바이알 및 조제된 이 약 주입용(infusion) 백의 보관시간
|
|
최대 보관시간 | |
|
|
실온 23~27°C |
냉장보관 2~8°C |
|
재구성된 이 약 바이알 |
4시간 |
24시간 |
|
조제된 주입용(IV) 백 (무보존제) |
48시간* |
10일 |
나. 보관 및 취급
⚫ 이 약물과 IV 용액 안정제 바이알이 들어있는 본래의 패키지를 사용 전까지 2~8°C에서 차광보관 한다. 동결해서는 안 된다.
⚫ 이 약과 IV 용액 안정제 바이알은 차광을 위해 본래의 외부 포장 상태대로 실온(23~27°C)에서 최대 8시간까지 보관할 수 있다.
⚫ 주입약물이 들어있는 조제된 IV 백을 2~8°C에서 보관 및 수송한다.
⚫ 수송 시에는 내용물의 온도를 2~8°C에서 유지하도록 밸리데이션된 포장상태로 수송해야 한다. 동결해서는 안 된다.
⚫ 주입 종료 후 IV 백과 IV 선 내에 있는 사용하지 않은 약은 기관별 표준절차에 따라 폐기해야 한다.
10. 전문가를 위한 정보
1) 약리작용 정보
가. 작용기전
블리나투모맙은 B ‑직계 유래 세포 표면에 발현되는 CD19와 T세포 표면에 발현되는 CD3에 결합하는 이중 특이적 CD19 유도 CD3 T세포 결합제이다. T세포 수용체(T ‑cell receptor, TCR) 복합체의 CD3과 양성 및 악성 B세포의 CD19를 결합하여 내인성 T세포를 활성화시킨다. 블리나투모맙은 T세포와 종양 세포 사이의 시냅스 형성, 세포 부착 분자의 상향조절, 세포용해 단백질 생성, 염증성 사이토카인 방출, T세포 증식을 매개하여 CD19 + 세포의 재유도된 용해를 야기한다.
나. 약력학
4주간의 연속적인 정맥 주입 기간 동안 약력학적 반응은 T세포 활성화 및 초기 재분포, 말초 B세포 감소 및 일시적인 사이토카인 상승으로 특성이 규명되었다.
이 약 주입 시작 또는 용량 증량 후 말초 T세포 재분포(즉, 혈관 내피에 대한 T세포 부착 및/또는 조직으로의 이행)가 발생했다. T세포 수는 처음에 1~2일 이내에 감소한 후 환자 대부분에서 7~14일 이내에 베이스라인 수준으로 회복되었다. 적은 수의 환자에서 베이스라인을 초과하는 T세포 수 증가(T세포 확장)가 관찰되었다.
말초 B세포 수는 환자 대부분에서 ≧ 5 μg/m<SUP>2</SUP>/일 또는 ≧ 9 μg/일 용량에서 첫 치료주기 동안 10개 세포/마이크로리터 이하로 감소되었다. 치료주기 사이에 2주간의 이 약 휴약 기간 동안 말초 B세포 수의 회복은 관찰되지 않았다. 0.5 μg/m<SUP>2</SUP>/일 및 1.5 μg/m<SUP>2</SUP>/일 용량에서, 그리고 일부 환자의 경우 더 높은 용량에서 B세포의 불완전 고갈이 발생했다.
IL ‑2, IL ‑4, IL ‑6, IL ‑8, IL ‑10, IL ‑12, TNF ‑α 및 IFN ‑ϒ를 포함한 사이토카인을 측정하고, IL ‑6, IL ‑10 및 IFN ‑ϒ가 증가했다. 이 약 주입 시작 후 첫 2일에 사이토카인의 최고 상승이 관찰되었다. 상승한 사이토카인 수치는 주입 중 24~48시간 이내에 베이스라인으로 회복되었다. 후속 치료주기에서 사이토카인 상승은 첫 번째 치료주기의 첫 48시간에 비해 더 적은 환자에서 더 낮은 강도로 발생했다.
2) 약동학적 정보
블리나투모맙의 약동학은 성인 환자에서 5~90 μg/m<SUP>2</SUP>/일(약 9~162 μg/일에 해당)의 용량 범위에서 선형으로 나타난다. 연속적인 정맥 주입 후 항정 상태 혈청 농도(C<SUB>ss</SUB>)는 1일 이내에 달성되었으며 시간 경과에 따라 안정적으로 유지되었다. 평균 C<SUB>ss</SUB> 값의 증가는 시험된 범위에서 대략 용량 비례적이었다. 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병의 치료를 위한 임상 용량 9 μg/일 및 28 μg/일에서 평균(SD) C<SUB>ss</SUB>는 각각 228 (356) pg/mL 및 616 (537) pg/mL였다. MRD 양성 전구 B 세포 급성 림프모구성 백혈병 성인 환자 및 전구 B세포 급성 림프모구성 백혈병 공고 요법을 받는 성인 환자에서 블리나투모맙의 약동학은 재발 또는 불응성 급성 림프모구성 백혈병 성인 환자와 유사했다.
분포
블리나투모맙의 연속적인 정맥 주입으로 말기 단계(V<SUB>z</SUB>) 기준 분포용적의 추정 평균(SD)은 5.27 (4.37) L였다.
소실
임상시험에서 블리나투모맙을 투여받은 환자의 연속적인 정맥 주입에서 추정 평균(SD) 전신 청소율은 3.10 (2.94) L/시간이었다. 평균(SD) 반감기는 2.20(1.34)시간이었다. 시험된 임상 용량에서 소변으로 배설된 블리나투모맙의 양은 무시할 만한 수준이었다.
대사블리나투모맙의 대사 경로는 특성이 규명되지 않았다. 다른 단백질 치료제와 마찬가지로 블리나투모맙은 이화 경로를 통해 작은 펩타이드와 아미노산으로 분해될 것으로 예상된다.
특수 집단
연령(만 0.6~80세), 성별, 인종(백인 72%, 아시아인 17%, 흑인 3%), 민족, 필라델피아 염색체 상태 또는 경증(총 빌리루빈 ≦ 정상상한선[upper limit of normal, ULN] 및 AST > ULN 또는 총 빌리루빈 > 1~1.5 × ULN 및 모든 AST) 또는 중등도 간장애(총 빌리루빈 > 1.5~3 × ULN 및 모든 AST)를 기준으로 한 블리나투모맙의 약동학은 임상적으로 의미 있는 차이를 보이지 않았다. 다른 인종 또는 중증 간장애(총 빌리루빈 > 3 × ULN, 모든 AST)가 블리나투모맙의 약동학에 미치는 영향은 알려져 있지 않다. 체표면적(0.4~2.9 m<SUP>2</SUP>)은 블리나투모맙의 약동학에 영향을 미치며, 이는 < 45 kg 환자에서 체표면적 기반 투여를 뒷받침한다.
소아 환자블리나투모맙의 약동학은 소아 환자에서 5~30 μg/m<SUP>2</SUP>/일의 용량 범위에서 선형으로 나타난다. 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병 치료를 위한 권장 용량 5 및 15 μg/m<SUP>2</SUP>/일에서 평균(SD) 항정 상태 농도(C<SUB>ss</SUB>) 값은 각각 162 (179) 및 533 (392) pg/mL였다. MRD 양성 전구 B 세포 급성 림프모구성 백혈병 소아 환자 및 전구 B세포 급성 림프모구성 백혈병 공고 요법을 받는 소아 환자에서 블리나투모맙의 약동학은 재발 또는 불응성 급성 림프모구성 백혈병 소아 환자와 유사했다.
모든 급성 림프모구성 백혈병 소아 환자에서 1 주기의 추정 평균(SD) 분포용적(Vz), 청소율(CL) 및 말단 반감기(t<SUB>1/2</SUB>,<SUB>z</SUB>)는 각각 4.14 (3.32) L/m<SUP>2</SUP>, 1.65 (1.62) L/시간/m<SUP>2</SUP> 및 2.14 (1.44)시간이었다.
블리나투모맙의 항정 상태 농도는 체표면적 기반 요법에 따라 동등한 용량 수준에서 성인과 소아 환자에서 비슷했다.
신장애 환자약동학 분석 결과 정상 신기능을 가진 환자(크레아티닌 청소율(CrCL) 90 mL/분 초과, N = 674)와 중등 신기능 장애를 가진 환자(크레아티닌 청소율(CrCL) 30~59 mL/분, N = 49) 간에 평균 블리나투모맙 청소율은 약 2배의 차이를 보였다. 그러나 환자 간 높은 변동성이 관찰되었으며(변이 계수(CV%) 최대 98.4%), 신기능 장애 환자에서 청소율은 실제로 정상 신기능을 가진 환자에서 관찰된 범위 내였다. 중증 신기능 장애를 가진 환자(크레아티닌 청소율(CrCL)이 15~29 mL/분)나 투석 중인 환자에 대해서는 활용 가능한 정보가 없다.
약물 상호작용 시험
사이토카인의 일시적 상승은 CYP450 효소 활성을 억제할 수 있다.
3) 임상시험 정보
가. MRD 양성인 전구 B 세포 급성 림프모구성 백혈병
BLAST 연구이 약의 유효성은 ≧ 만 18세이고 표준 ALL 요법으로 최소 3가지 화학요법 블록을 투여받았으며, 혈액학적 완전 관해상태(골수 내 모세포 < 5%, 절대 호중구 수 > 1 Gi/L, 혈소판 > 100 Gi/L로 정의)에 있고 최소 민감도 0.01%의 분석을 사용하여 ≧ 0.1% 수준의 MRD가 있었던 환자를 포함한 공개 라벨, 다기관, 단일군 임상시험(BLAST 연구)[NCT01207388]에서 평가되었다. 이 약은 모든 치료주기 동안 15 μg/m<SUP>2</SUP>/일(권장 용량 28 μg/일에 해당)의 일정한 용량으로 투여되었다. 환자들은 최대 4회 주기까지 투여를 받았다. 이상사례의 경우 용량 조정이 가능했다.
투여 모집단에는 첫 번째 또는 두 번째 혈액학적 완전 관해상태(CR1 또는 CR2)를 보인 환자 86명이 포함되었다. 치료주기 수의 중앙값은 2(범위: 1~4)였다. 이 약 투여 후 첫 번째 혈액학적 완전 관해상태(CR1)를 보인 환자 61명 중 45명(73.8%), 두 번째 혈액학적 완전 관해상태(CR2)를 보인 환자 25명 중 14명(56.0%)이 지속적인 혈액학적 완전 관해상태에서 동종 조혈모세포 이식을 받았다.
유효성은 이 약 투여 1회 주기 이내에 검출 불가능한 MRD 및 혈액학적 무재발 생존(relapse ‑free survival, RFS)의 달성을 기준으로 했다. MRD 반응 평가에 사용된 분석은 민감도가 환자 6명에 대해 0.01%, 환자 80명에 대해 ≦ 0.005%였다. 전반적으로 70명(81.4%: 95% CI: 71.6%, 89.0%)의 환자가 검출 불가능한 MRD를 달성했다. 혈액학적 무재발 생존 중앙값은 22.3개월이었다. 표 13는 관해상태 횟수별 MRD 반응과 혈액학적 무재발 생존을 나타낸다.
표 13. ≧ 만 18세의 MRD 양성 전구 B 세포 급성 림프모구성 백혈병 환자에서의 유효성 결과(BLAST 연구)
|
|
CR1 환자 (N = 61) |
CR2 환자 (N = 25) |
|
완전 MRD 반응1, n (%), [95% CI] |
52 (85.2) [73.8, 93.0] |
18 (72.0) [50.6, 87.9] |
|
혈액학적 무재발 생존 중앙값2(개월, 범위) |
35.2 (0.4, 53.5) |
12.3 (0.7, 42.3) |
|
1 완전 MRD 반응은 최소 민감도 0.01%의 분석에서 검출 가능한 MRD 없음으로 확인된 것으로 정의되었다. 2 재발은 혈액학적 또는 골수외 재발, 이차 백혈병 또는 모든 원인에 의한 사망으로 정의되었으며, 이식 후 시간, Kaplan -Meier 추정치를 포함했다. | ||
나. 재발/불응성 전구 B 세포 급성 림프모구성 백혈병
TOWER 연구이 약의 유효성은 무작위배정, 공개 라벨, 다기관 임상시험(TOWER 연구)[NCT02013167]에서 표준치료(SOC) 화학요법과 비교하였다. 적합한 환자는 ≧ 만 18세의 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병[골수 내 모세포 > 5%이고 일차 유도 요법에 불응성이거나 마지막 요법에 불응성, 첫 번째 관해상태 기간이 < 12개월인 치료되지 않은 1차 재발, 치료되지 않은 2차 이상 재발, 또는 동종 조혈모세포 이식(allogeneic hematopoietic stem cell transplantation, alloHSCT) 후 임의 시점의 재발] 환자였다. 이 약은 1 주기의 경우 제1~7일에 9 μg/일, 제8~28일에 28 μg/일, 42일 주기의 2‑5 주기 및 84일 주기의 6‑9 주기의 경우 제1~28일에 28 μg/일로 투여되었다. 이상사례의 경우 용량 조정이 가능했다. 표준치료 화학요법에는 플루다라빈, 시타라빈 아라비노사이드 및 과립구 집락 자극 인자(granulocyte colony ‑stimulating factor, FLAG), 고용량 시타라빈 아라비노사이드(HiDAC), 고용량 메토트렉세이트(HDMTX) 기반 병용 요법 또는 클로파라빈/클로파라빈 기반 요법이 포함되었다.
405명의 환자가 이 약 또는 시험자 선정 표준치료 화학요법 투여에 2:1로 무작위배정되었다. 무작위배정은 동의 시점에 평가된 연령(< 만 35세 대 ≧ 만 35세), 이전 구제요법(예 대 아니요), 이전 alloHSCT(예 대 아니요)에 따라 층화되었다. 인구통계 및 베이스라인 특성은 두 투여군 간에 균형을 잘 이루었다.
이 약 투여군에 무작위로 배정된 271명의 환자 중 267명의 환자가 이 약을 투여받았다. 치료주기 수의 중앙값은 2(범위: 1~9회 주기)였으며, 267명(99%)은 1‑2 주기(유도 요법), 86명(32%)은 3‑5 주기(공고 요법), 27명(10%)은 6‑9 주기(지속 요법)를 투여받았다. SOC군의 환자 134명 중 25명은 시험 치료 시작 전 중도 탈락했으며, 109명은 중앙값 1회의 치료주기(범위: 1~4회 주기)를 투여받았다.
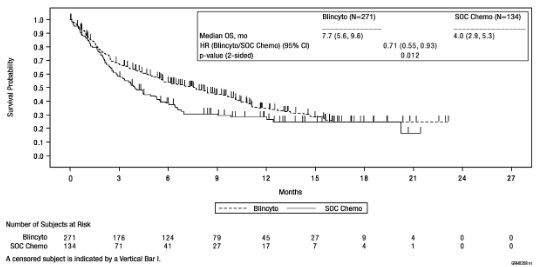
유효성 확인은 전체 생존(overall survival, OS)을 기준으로 했다. 이 시험에서 이 약을 투여받은 환자의 전체 생존이 표준치료(SOC) 화학요법과 비교하여 통계적으로 유의하게 개선된 것으로 입증되었다.
TOWER 연구의 유효성 결과는 아래 그림 1 및 표 14을 참조한다.
그림 1. TOWER 연구의 전체 생존에 대한 Kaplan ‑Meier 곡선
|
|
이 약 (N = 271) |
표준치료 (SOC) 화학요법 (N = 134) | ||
|
전체 생존 | ||||
|
사망 수(%) |
164 (61) |
87 (65) | ||
|
중앙값, 개월 [95% CI] |
7.7 [5.6, 9.6] |
4.0 [2.9, 5.3] | ||
|
위험비 [95% CI]1 |
0.71 [0.55, 0.93] | |||
|
p값2 |
0.012 | |||
|
전체 반응 | ||||
|
CR4/CRh*5, n (%) [95% CI] |
115 (42) [37, 49] |
27 (20) [14, 28] | ||
|
치료 차이 [95% CI] |
22 [13, 31] | |||
|
p값3 |
< 0.001 | |||
|
CR, n (%) [95% CI] |
91 (34) [28, 40] |
21 (16) [10, 23] | ||
|
치료 차이 [95% CI] |
18 [10, 26] | |||
|
p값3 |
< 0.001 | |||
|
CR/CRh*에 대한 MRD 반응6 | ||||
|
n1/n2 (%)7 [95% CI] |
73/115 (64) [54, 72] |
14/27 (52) [32, 71] | ||
|
1 층화 Cox 모델 기준. 2 p값은 층화 로그 순위 검정을 사용하여 도출되었다. 3 p값은 Cochran -Mantel -Haenszel 검정을 사용하여 도출되었다. 4 CR(완전 관해상태)은 골수 내 모세포 ≤ 5%, 질병 증거 없음, 말초 혈구 수의 완전 회복(혈소판 > 100,000/마이크로리터 및 절대 호중구 수[ANC] > 1,000/마이크로리터)으로 정의되었다. 5 CRh*(부분적 혈액학적 회복을 동반한 완전 관해상태)는 골수 내 모세포 ≤ 5%, 질병 증거 없음, 말초 혈구 수의 부분적 회복(혈소판 > 50,000/마이크로리터 및 ANC > 500/마이크로리터)으로 정의되었다. 6 MRD(미세잔존질환) 반응은 PCR 또는 유세포 분석법에 따른 MRD < 1 × 10-4(0.01%)으로 정의되었다. 7 n1: MRD 반응 및 CR/CRh*를 달성한 환자의 수; n2: CR/CRh*를 달성하고 베이스라인 후 평가를 받은 환자의 수. | ||||
연구 MT103‑211
연구 MT103‑211[NCT01466179]은 공개 라벨, 다기관, 단일군 임상시험이었다. 적합한 환자는 ≧ 만 18세의 필라델피아 염색체 음성 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병(첫 번째 구제요법의 첫 번째 관해상태 기간 ≦ 12개월로 재발했거나 첫 번째 구제요법 후 재발 또는 불응성, 또는 alloHSCT 후 12개월 이내 재발 및 골수 내 모세포 ≧ 10%) 환자였다.
이 약은 연속적인 정맥 주입으로 투여되었다. 이 시험의 권장 용량은 1 주기의 경우 제1~7일에 9 μg/일, 제8~28일에 28 μg/일, 후속 주기의 경우 제1~28일에 28 μg/일로 결정되었다. 이상사례의 경우 용량 조정이 가능했다. 투여 모집단에는 이 약을 최소 1회 주입받은 환자 185명이 포함되었으며, 치료주기 수의 중앙값은 2(범위: 1~5)였다. 이 약에 반응을 보였지만 이후 재발한 환자는 이 약의 재치료에 대한 선택권이 있었다. 투여받은 환자의 연령 중앙값은 만 39세(범위: 만 18~79세)였으며, 185명 중 63명(34.1%)이 이 약을 투여받기 전 조혈모세포 이식(HSCT)을 받았으며, 185명 중 32명(17.3%)이 이전에 2가지가 넘는 구제요법을 투여받았다.
유효성은 이 약 투여 2회 주기 이내 완전 관해상태(CR) 비율, CR 기간, MRD 음성 CR/부분적 혈액학적 회복을 동반한 CR(CR/CRh*) 환자의 비율을 기반으로 했다. 표 15은 이 시험의 유효성 결과를 나타낸다. CR/CRh*를 달성한 환자 중 조혈모세포 이식 비율은 39%(77명 중 30명)였다.
표 15. ≧ 만 18세의 필라델피아 염색체 음성 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병 환자에서의 유효성 결과(연구 MT103‑211)
|
|
N = 185 | ||
|
CR1 |
CRh*2 |
CR/CRh* | |
|
n (%) [95% CI] |
60 (32.4) [25.7, 39.7] |
17 (9.2) [5.4, 14.3] |
77 (41.6) [34.4, 49.1] |
|
MRD 반응3 | |||
|
n1/n2 (%)4 [95% CI] |
48/60 (80.0) [67.7, 89.2] |
10/17 (58.8) [32.9, 81.6] |
58/77 (75.3) [64.2, 84.4] |
|
DOR/RFS5 | |||
|
중앙값 (개월) (범위) |
6.7 (0.46 - 16.5) |
5.0 (0.13 - 8.8) |
5.9 (0.13 - 16.5) |
|
1 CR(완전 관해상태)은 골수 내 모세포 ≤ 5%, 질병 증거 없음, 말초 혈구 수의 완전 회복(혈소판 > 100,000/마이크로리터 및 절대 호중구 수[ANC] > 1,000/마이크로리터)으로 정의되었다. 2 CRh*(부분적 혈액학적 회복을 동반한 완전 관해상태)는 골수 내 모세포 ≤ 5%, 질병 증거 없음, 말초 혈구 수의 부분적 회복(혈소판 > 50,000/마이크로리터 및 ANC > 500/마이크로리터)으로 정의되었다. 3 MRD(미세잔존질환) 반응은 PCR에 따른 MRD < 1 × 10 -4(0.01%)으로 정의되었다. 4 n1: MRD 반응 및 각 관해상태를 달성한 환자의 수; n2: 각 관해상태를 달성한 환자의 수. MRD 데이터가 누락된 CR/CRh* 반응자 6명은 MRD 비반응자로 간주되었다. 5 DOR(반응 기간)/RFS(무재발 생존)는 CR 또는 CRh*의 첫 번째 반응 이후 재발 또는 사망까지 중 더 이른 시점까지의 시간으로 정의되었다. 재발은 혈액학적 재발(완전 관해상태 후 골수 내 모세포 5% 초과) 또는 골수외 재발로 정의되었다. | |||
ALCANTARA 연구
필라델피아 염색체 양성 전구 B 세포 급성 림프모구성 백혈병 치료에 대한 이 약의 유효성은 공개 라벨, 다기관, 단일군 임상시험(ALCANTARA 연구)[NCT02000427]에서 평가되었다. 적합한 환자는 ≧ 만 18세의 필라델피아 염색체 양성 전구 B 세포 급성 림프모구성 백혈병(재발 또는 최소 1가지의 2세대 이상 티로신 키나제 억제제(tyrosine kinase inhibitor, TKI)에 불응성, 또는 2세대 TKI에 대한 불내성 및 이매티닙 메실산염에 불내성 또는 불응성) 환자였다.
이 약은 1 주기의 경우 제1~7일에 9 μg/일, 제8~28일에 28 μg/일, 후속 주기의 경우 제1~28일에 28 μg/일로 투여되었다. 이상사례의 경우 용량 조정이 가능했다.
투여 모집단에는 이 약을 최소 1회 주입받은 환자 45명이 포함되었으며, 치료주기 수의 중앙값은 2(범위: 1~5)였다.
유효성은 이 약 투여 2회 주기 이내 완전 관해상태(CR) 비율, CR 기간, MRD 음성 CR/부분적 혈액학적 회복을 동반한 CR(CR/CRh*) 환자의 비율을 기반으로 했다. 표 16는 ALCANTARA 연구의 유효성 결과를 나타낸다. 반응을 보인 16명(31%)의 환자 중 5명이 이 약으로 유도된 CR/CRh*에서 동종 조혈모세포 이식을 받았다. T315I 돌연변이가 있는 환자는 10명이었으며, 4명은 이 약 치료 2회 주기 이내에 완전 관해상태를 달성했다.
표 16. ≧ 만 18세의 필라델피아 염색체 양성 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병 환자에서의 유효성 결과(ALCANTARA 연구)
|
|
N = 45 | ||
|
CR1 |
CRh*2 |
CR/CRh* | |
|
n (%) [95% CI] |
14 (31) [18, 47] |
2 (4) [1, 15] |
16 (36) [22, 51] |
|
MRD 반응3 | |||
|
n1/n2 (%)4 [95% CI] |
12/14 (86) [57, 98] |
2/2 (100) [16, 100] |
14/16 (88) [62, 98] |
|
DOR/RFS5 | |||
|
중앙값 (개월) (범위) |
6.7 (3.6 - 12.0) |
NE6 (3.7 - 9.0) |
6.7 (3.6 - 12.0) |
|
1 CR(완전 관해상태)은 골수 내 모세포 ≤ 5%, 질병 증거 없음, 말초 혈구 수의 완전 회복(혈소판 > 100,000/마이크로리터 및 절대 호중구 수[ANC] > 1,000/마이크로리터)으로 정의되었다. 2 CRh*(부분적 혈액학적 회복을 동반한 완전 관해상태)는 골수 내 모세포 ≤ 5%, 질병 증거 없음, 말초 혈구 수의 부분적 회복(혈소판 > 50,000/마이크로리터 및 ANC > 500/마이크로리터)으로 정의되었다. 3 MRD(미세잔존질환) 반응은 PCR에 따른 MRD < 1 × 10 -4(0.01%)으로 정의되었다. 4 n1: MRD 반응 및 각 관해상태를 달성한 환자의 수; n2: 각 관해상태를 달성한 환자의 수. MRD 데이터가 누락된 CR/CRh* 반응자 6명은 MRD 비반응자로 간주되었다. 5 DOR(반응 기간)/RFS(무재발 생존)는 CR 또는 CRh*의 첫 번째 반응 이후 재발 또는 사망까지 중 더 이른 시점까지의 시간으로 정의되었다. 재발은 혈액학적 재발(완전 관해상태 후 골수 내 모세포 5% 초과) 또는 골수외 재발로 정의되었다. 6 NE = not estimable, 추정 불가 | |||
연구 MT103‑205
연구 MT103‑205[NCT01471782]는 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병(2차 이상 골수 재발, 동종 조혈모세포 이식 후 골수 재발 또는 다른 치료제에 불응성, 골수 내 모세포 > 25%) 소아 환자를 대상으로 한 공개 라벨, 다기관, 단일군 임상시험이었다. 이 약은 1 주기의 경우 제1~7일에 5 μg/m2/일, 제8~28일에 15 μg/m2/일, 후속 주기의 경우 제1~28일에 15 μg/m2/일로 투여되었다. 이상사례의 경우 용량 조정이 가능했다. 이 약에 반응을 보였지만 이후 재발한 환자는 이 약의 재치료에 대한 선택권이 있었다.
투여받은 환자 70명의 연령 중앙값은 만 8세(범위: 생후 7개월~만 17세)였고, 70명 중 40명(57.1%)이 이 약을 투여받기 동종 조혈모세포 이식을 받았고, 70명 중 39명(55.7%)은 불응성 질병이 있었다. 치료주기 수의 중앙값은 1(범위: 1~5)였다.
70명 중 23명(32.9%)의 환자가 첫 2회 치료주기 이내에 CR/CRh*를 달성했으며, 23명 중 17명(73.9%)은 치료 1 주기 이내에 달성했다. 이 시험의 유효성 결과는 표 17을 참조한다. CR/CRh*를 달성한 환자 중 조혈모세포 이식 비율은 48%(23명 중 11명)였다.
표 17. < 만 18세의 재발 또는 불응성 전구 B 세포 급성 림프모구성 백혈병 환자에서의 유효성 결과(연구 MT103‑205)
|
|
N = 70 | ||
|
CR1 |
CRh*2 |
CR/CRh* | |
|
n (%) [95% CI] |
12 (17.1) [9.2, 28.0] |
11 (15.7) [8.1, 26.4] |
23 (32.9) [22.1, 45.1] |
|
MRD 반응3 | |||
|
n1/n2 (%)4 [95% CI] |
6/12 (50.0) [21.1, 78.9] |
4/11 (36.4) [10.9, 69.2] |
10/23 (43.5) [23.2, 65.5] |
|
DOR/RFS5 | |||
|
중앙값 (개월) (범위) |
6.0 (0.5 - 12.1) |
3.5 (0.5 - 16.4) |
6.0 (0.5 - 16.4) |
|
1 CR(완전 관해상태)은 골수 내 모세포 ≤ 5%, 순환 모세포 또는 골수외 질병 증거 없음, 말초 혈구 수의 완전 회복(혈소판 > 100,000/마이크로리터 및 절대 호중구 수[ANC] > 1,000/마이크로리터)으로 정의되었다. 2 CRh*(부분적 혈액학적 회복을 동반한 완전 관해상태)는 골수 내 모세포 ≤ 5%, 순환 모세포 또는 골수외 질병 증거 없음, 말초 혈구 수의 부분적 회복(혈소판 > 50,000/마이크로리터 및 ANC > 500/마이크로리터)으로 정의되었다. 3 MRD(미세잔존질환) 반응은 PCR 또는 유세포 분석법에 따른 MRD < 1 × 10-4(0.01%)으로 정의되었다. 4 n1: MRD 반응 및 각 관해상태를 달성한 환자의 수; n2: 각 관해상태를 달성한 환자의 수. MRD 데이터가 누락된 CR/CRh* 반응자 1명은 MRD 비반응자로 간주되었다. 5 DOR(반응 기간)/RFS(무재발 생존)는 CR 또는 CRh*의 첫 번째 반응 이후 재발 또는 사망까지 중 더 이른 시점까지의 시간으로 정의되었다. 재발은 혈액학적 재발(완전 관해상태 후 골수 내 모세포 5% 초과) 또는 골수외 재발로 정의되었다. | |||
다. 필라델피아 염색체 음성 전구 B 세포 급성 림프모구성 백혈병의 공고 요법
연구 E1910
이 약의 유효성은 새로 진단된 필라델피아 염색체 음성 전구 B 세포 급성 림프모구성 백혈병 성인 환자를 대상으로 한 무작위배정, 대조 임상시험(연구 E1910)[NCT02003222]에서 평가되었다. 유도 및 강화 화학요법 후 혈액학적 완전 관해상태(CR) 또는 불완전한 말초 혈구 수 회복(CRi)을 동반한 완전 관해상태(CR)를 보인 적합한 환자는 여러 주기의 집중 화학요법에 더하여 이 약 단독요법의 여러 주기로 이루어진 공고 요법(이 약 투여군) 또는 집중 화학요법 단독(화학요법군) 투여에 1:1로 무작위배정되었다. 무작위배정은 연령(< 만 55세 대 ≧ 만 55세), CD20 상태, 리툭시맙 사용, 동종 조혈모세포 이식(HSCT) 의향에 따라 층화되었다.
관해상태 후 치료는 E2993/UKALLXII 임상시험에서 채택된 BFM 유사 화학요법으로 이루어졌다. 이 약 투여군에 무작위배정된 환자는 이 약의 2회 주기 후 공고 화학요법 3회 주기, 그리고 이후 이 약의 세 번째 주기 후 화학요법의 네 번째 주기와 이 약의 네 번째 주기(총 8회 주기)를 투여받도록 계획되었다. 이 약은 제1~28일에 28 μg/일의 연속적인 정맥 주입으로 투여되었다. 시험의 화학요법군에 무작위배정된 환자는 화학요법 단독 4회 주기(총 4회 주기)를 투여받았다.
SOC군에 무작위배정된 환자는 동종 SCT 또는 공고 화학요법을 바로 진행할 수 있었다. 이 약 투여군에 무작위배정 또는 배정된 환자는 이 약 2회 주기를 투여받았고, 이후 동종 SCT를 진행하거나 이 약의 추가적인 2회 주기를 계속 투여받을 수 있었다.
유효성은 전체 생존(OS)을 기준으로 확립되었다. 추적관찰 기간 중앙값 3.6년의 결과는 그림 2와 표 18에 제시되어 있다.
그림 2. 연구 E1910의 전체 생존에 대한 Kaplan‑Meier
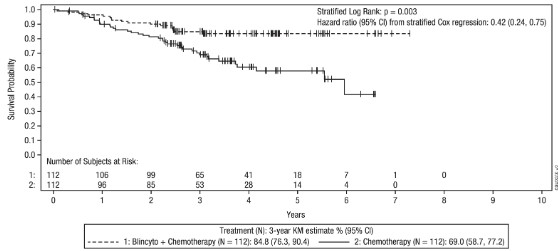
중도절단 시험대상자는 세로 막대로 표시하였다.
표 18. 연구 E1910의 전체 생존
|
|
이 약 + 화학요법 |
화학요법 |
|
환자 수 |
112 |
112 |
|
전체 생존 | ||
|
3년 Kaplan -Meier 추정치 (%) [95% CI] |
84.8 [76.3, 90.4] |
69.0 [58.7, 77.2] |
|
위험비 [95% CI]a |
0.42 [0.24, 0.75] | |
|
p값b |
0.003 | |
|
CI = Confidence interval, 신뢰구간. 전체 생존(OS)은 무작위배정부터 모든 원인에 의한 사망까지의 시간으로 계산한다. a 위험비 추정치는 3차 중간 분석의 층화 Cox 회귀 모델에서 도출한다. b p값은 층화 로그순위 검정을 사용하여 도출되었다. | ||
추적관찰 기간 중앙값 4.5년을 이용한 이후 분석에서 5년 전체 생존은 이 약 + 화학요법군에서 82.4%[95% CI (73.7, 88.4)], 화학요법군에서 62.5% [95% CI (52.0, 71.3)]였다. 위험비는 0.44 [95% CI (0.25, 0.76)]였다.
연구 20120215
공고 화학요법 대비 이 약의 유효성은 무작위배정, 대조, 공개 라벨, 다기관 임상시험(연구 20120215)[NCT02393859]에서 평가했다. 적합한 환자는 생후 28일~만 18세의 고위험, 일차 재발, 필라델피아 염색체 음성 전구 B 세포 급성 림프모구성 백혈병(유도 및 공고 화학요법 2회 주기 후 골수 내 모세포 < 25%) 환자였다. 환자는 세 번째 주기의 공고 요법으로 이 약 또는 IntReALLHR2010 HC3 집중 병용 화학요법 투여에 1:1로 무작위배정되었다. 이 약 투여군의 환자는 4주 동안 15 μg/m2/일의 연속적인 정맥 주입으로 이 약의 1회 주기를 투여받았다(최대 일일 용량은 28 μg/일을 초과하지 않음). 무작위배정은 연령, 현지 평가에 따른 유도 요법 종료 시 판정된 미세잔존질환 상태, 두 번째 공고 화학요법 블록 종료 시 판정된 골수 상태에 따라 층화되었다. 환자는 이 공고 요법 주기 후 조혈모세포 이식을 진행해야 했다.
이 약 투여군에는 환자 54명, 화학요법군에는 57명이 무작위배정되었다.
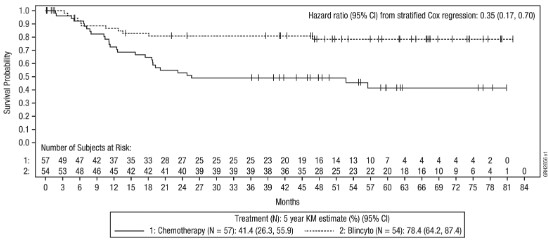
유효성은 전체 생존(OS) 및 무재발 생존(RFS)을 기준으로 확립되었다. 연구 20120215의 전체 생존 및 무재발 생존 결과는 표 19, 그림 3 및 그림 4를 참조한다.
표 19. 고위험 일차 재발 전구 B 세포 급성 림프모구성 백혈병 소아 환자에서의 유효성 결과 (연구 20120215)
|
|
공고 요법 3 주기 | |
|
이 약 (N = 54) |
화학요법 (N = 57) | |
|
전체 생존 | ||
|
사망 수(%) |
11 (20.4) |
28 (49.1) |
|
5년 KM 추정치 (%) [95% CI]a |
78.4 [64.2, 87.4] |
41.4 [26.3, 55.9] |
|
위험비 [95% CI]b |
0.35 [0.17, 0.70] | |
|
무재발 생존 | ||
|
사례, n (%) |
20 (37.0) |
37 (64.9) |
|
5년 KM 추정치 (%) [95% CI]a |
61.1 [46.3, 72.9] |
27.6 [16.2, 40.3] |
|
위험비 [95% CI]b |
0.38 [0.22, 0.66] | |
|
NE = Not estimable, 추정 불가. CI = Confidence interval, 신뢰구간. a 개월은 무작위배정일부터 사례/중도절단일까지의 일수를 30.5로 나누어 계산했다. b 위험비 추정치는 Cox 비례 위험 모델로부터 도출한다. | ||
전체 모집단의 OS에 대한 추적관찰 기간 중앙값은 55.2개월이었다. 그림 3은 전체 모집단의 투여군 간 전체 생존을 비교한 Kaplan‑Meier 플롯을 나타낸다.
그림 3. 전체 생존에 대한 Kaplan‑Meier(연구 20120215)
중도절단 시험대상자는 세로 막대로 표시하였다.
그림 4. 무재발 생존에 대한 Kaplan‑Meier(연구 20120215)
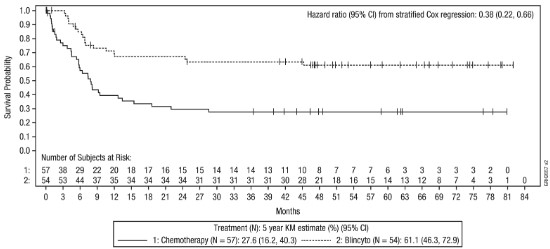
중도절단 시험대상자는 세로 막대로 표시하였다.
연구 AALL1331
이 약의 안전성 및 유효성은 일차 재발 소아 B세포 급성 림프모구 백혈병(B‑ALL)이 있는 소아 및 젊은 성인 환자(≧ 만 1세~< 만 31세)를 대상으로 한 위험도 층화, 무작위배정, 제3상, 공개 라벨 임상시험에서 평가했다. 등록된 환자는 재유도 화학요법을 투여받았고, 투여 완료 시 고위험(HR), 중간 위험(IR), 저위험(LR) 재발 또는 치료 실패로 위험도가 평가되었다. 위험도 층화는 재발 부위, 재발까지의 시간, 재유도 요법 종료 골수 형태 및 MRD 수준을 기준으로 했다. 일차 평가변수는 무질병 생존(disease‑free survival, DFS)이었다. 이 약은 15 μg/m2/일 용량으로 연속적인 정맥 주입을 통해 투여되었다. 이 약의 각 주기는 5주 동안 지속되었다(28일간의 연속적인 정맥 주입 후 7일간의 휴약).
HR/IR군에는 적합한 환자 103명이 화학요법을 투여받도록 무작위배정되었고, 적합한 환자 105명이 이 약의 2회 주기를 투여받도록 무작위배정되었다. 이 약 투여군에서 화학요법군보다 더 많은 환자가 조혈모세포 요법(HSCT)을 받았다: 이 약 투여군 85명(79.4%) 대 화학요법군 67명(61.5%). HR/IR군의 무질병 생존 추적관찰 기간 중앙값은 이 약 투여군에서 5.2년이었다. 5년 무질병 생존 비율은 이 약 투여군에서 49.4% (95% CI: 39.5%, 58.5%)였고 화학요법군에서 38.5% (95% CI: 29.0%, 48.0%)였다(단측 p = 0.064). 층화 Cox 비례 위험 모델에서 무질병 생존 위험비는 0.75 (95% CI: 0.52, 1.09)였다. HR/IR군에서 전체 MRD 음성 비율은 이 약 투여군에서 86.7%(91명), 화학요법군에서 66%(68명)였다. HR/IR군 시험대상자의 무작위배정은 이 약 투여군에서의 유효성 및 안전성 개선에 대한 종합적인 평가에 근거하여 독립 데이터 안전성모니터링 위원회(Data Safety Monitoring Committee, DSMC)에 의해 조기 종료되었다.
LR군의 경우, 128명의 적합한 환자가 화학요법 단독 투여에 무작위배정되었고 127명의 적합한 환자가 이 약과 화학요법을 교대로 3회 주기 동안 투여받도록 무작위배정되었다. 이 약 투여군의 무질병 생존에 대한 추적관찰 기간 중앙값은 4.6년이었다. 5년 무질병 생존 비율은 이 약 투여군에서 59.7% (95% CI: 49.6%, 68.4%)였고 화학요법군에서 43.2% (95% CI: 33.7%, 52.2%)였다(단측 p = 0.020). 층화 Cox 비례 위험 모델에서 무질병 생존 위험비는 0.68 (95% CI: 0.47, 0.99)이었다.
4) 비임상 정보
가. 발암성, 돌연변이유발, 수태능 장애
블리나투무맙을 사용한 발암성 또는 유전독성 시험은 수행되지 않았다.
수태능에 대한 블리나투모맙의 영향을 평가하기 위한 시험은 수행되지 않았다. 마우스 대상 13주 반복 투여 독성시험에서 설치류 대리 분자(murine surrogate molecule)는 수컷 및 암컷 생식 기관에 유해한 영향을 미치지 않았다.

